Çocuk felci
Genellikle çocuk felci veya polio olarak da bilinen poliomyelit, poliovirüsün neden olduğu bulaşıcı bir hastalıktır.[1] Vakaların yaklaşık %75'i asemptomatiktir;[5] ortaya çıkabilecek hafif semptomlar arasında boğaz ağrısı ve ateş yer alır; vakaların bir kısmında baş ağrısı, ense sertliği ve parestezi gibi daha ciddi semptomlar gelişir.[1][3] Bu semptomlar genellikle bir veya iki hafta içinde geçer.[1] Daha az görülen bir belirti ise kalıcı felç ve aşırı vakalarda olası ölümdür.[1] İyileşmeden yıllar sonra, kişinin ilk enfeksiyon sırasında sahip olduğu kas güçsüzlüğüne benzer şekilde yavaş bir gelişme ile postpolio sendromu ortaya çıkabilir.[2]
| Çocuk felci | |
|---|---|
| Diğer adlar | Poliomyelit, infantil paralizi, Heine-Medin hastalığı, polio |
 | |
| Poliomyelit nedeniyle sağ bacağını kaybetmiş bir adam | |
| Uzmanlık | Nöroloji, Enfeksiyon hastalıkları |
| Belirtiler | Ateş, boğaz ağrısı[1] |
| Komplikasyon | Felçle sonuçlanan kas güçsüzlüğü;[1] postpolio sendromu[2] |
| Tipler | Vahşi PV tip 1, 2 ve 3; aşı türevi PV[1] |
| Nedenleri | Poliovirüs fekal-oral yol ile yayılır[1] |
| Risk faktörü | Kötü hijyen koşulları |
| Tanı | Virüsün dışkıda veya antikorların kanda bulunması[1] |
| Korunma | Çocuk felci aşısı[3] |
| Tedavi | Destekleyici bakım dışında bir tedavi yok[3] |
| Sıklık | 2022'de 30 (yabani) + 856 (aşı kaynaklı)[4] |
Çocuk felci doğal olarak sadece insanlarda görülür.[1] Oldukça bulaşıcıdır ve insandan insana ya fekal-oral yolla[1][6] (örneğin kötü hijyen ya da insan dışkısıyla kirlenmiş gıda veya suyun yenmesi) ya da oral-oral yolla bulaşır.[1] Enfekte olan kişiler, herhangi bir belirti olmasa bile hastalığı altı haftaya kadar yayabilir.[1] Hastalık, dışkıda virüsün bulunması veya kanda virüse karşı antikorların tespit edilmesiyle teşhis edilebilir.[1]
Poliomyelit, antik sanatta hastalığın tasvirleri ile binlerce yıldır var olmuştur.[1] Hastalık ilk kez 1789 yılında İngiliz doktor Michael Underwood tarafından ayrı bir durum olarak kabul edilmiş[1][7] ve hastalığa neden olan virüs ilk kez 1909 yılında Avusturyalı immünolog Karl Landsteiner tarafından tanımlanmıştır.[8][9] Avrupa ve Amerika Birleşik Devletleri'nde 19. yüzyılın sonlarında büyük salgınlar görülmeye başlanmış[1] ve 20. yüzyılda en endişe verici çocukluk hastalıklarından biri haline gelmiştir.[10] 1950'lerde çocuk felci aşılarının kullanılmaya başlanmasının ardından çocuk felci görülme sıklığı hızla azalmıştır.[1]
Hastalığa yakalandıktan sonra özel bir tedavisi yoktur.[3] Hastalık çocuk felci aşısı ile önlenebilir ve ömür boyu koruma için birden fazla doz yapılması gerekir.[3] Çocuk felci aşısının iki geniş türü vardır; inaktive edilmiş poliovirüs kullanan enjekte edilen bir aşı ve zayıflatılmış canlı virüs içeren oral bir aşı.[1] Her iki aşı türünün de kullanılmasıyla, vahşi çocuk felci vakaları 1988'deki[3] tahmini 350.000 vakadan 2022'de sadece üç ülkeyle sınırlı 30 teyit edilmiş vakaya düşmüştür.[11] Zayıflatılmış oral aşı ile ilişkili nadir hastalık bulaşma ve/veya paralitik çocuk felci vakaları vardır ve bu nedenle enjekte edilen aşı tercih edilmektedir.[12]
Belirti ve semptomlar
| Sonuç | Vakaların oranı[1] |
|---|---|
| Semptom yok | %72 |
| Küçük hastalık | %24 |
| Paralitik olmayan aseptik menenjit | %1-5 |
| Paralitik çocuk felci | %0,1-0,5 |
| - Spinal çocuk felci | Felçli vakaların %79'u |
| - Bulbospinal çocuk felci | Felçli vakaların %19'u |
| - Bulbar çocuk felci | Felçli vakaların %2'si |
"Poliomyelit" terimi, üç poliovirüs serotipinden herhangi birinin neden olduğu hastalığı tanımlamak için kullanılır. Çocuk felci enfeksiyonunun iki temel modeli tanımlanmaktadır: merkezi sinir sistemini (MSS) içermeyen, bazen abortif poliomyelit olarak adlandırılan küçük bir hastalık ve MSS'yi içeren, paralitik veya paralitik olmayan büyük bir hastalık.[13] Yetişkinlerde şiddetli semptomlar da dahil olmak üzere semptomların görülme olasılığı çocuklara göre daha yüksektir.[1]
Bağışıklık sistemi normal olan çoğu insanda poliovirüs enfeksiyonu asemptomatiktir. Vakaların yaklaşık %25'inde enfeksiyon boğaz ağrısı ve düşük ateş gibi küçük semptomlara yol açar.[3][5] Bu belirtiler geçicidir ve bir veya iki hafta içinde tamamen iyileşir.[1][3]
Enfeksiyonların yaklaşık yüzde 1'inde virüs gastrointestinal sistemden merkezi sinir sistemine (MSS) geçebilir.[1] MSS tutulumu olan hastaların çoğunda baş ağrısı, boyun, sırt, karın ve ekstremite ağrısı, ateş, kusma, mide ağrısı, letarji ve sinirlilik belirtileriyle birlikte nonparalitik aseptik menenjit gelişir.[6][14][15] Yaklaşık 1000 vakadan bir ila beşi, kasların zayıfladığı, gevşek ve zayıf kontrollü hale geldiği ve nihayetinde tamamen felç olduğu duruma ilerler; bu durum akut flasid felç olarak bilinir.[16] Zayıflık çoğunlukla bacakları tutar, ancak daha az sıklıkla baş, boyun ve diyafram kaslarını da tutabilir.[1] Felç bölgesine bağlı olarak, paralitik poliomyelit spinal, bulbar veya bulbospinal olarak sınıflandırılır. Felç gelişenlerin yüzde 2 ila 10'u felç solunum kaslarını etkilediği için hasta hayatını kaybeder.[3]
Beyin dokusunun enfeksiyonu olan ensefalit nadir durumlarda ortaya çıkabilir ve genellikle bebeklerle sınırlıdır. Kafa karışıklığı, zihinsel durum değişiklikleri, baş ağrısı, ateş ve daha az yaygın olarak nöbetler ve spastik felç ile karakterizedir.[17]
Neden

Poliomyelit, insanlar dışında hiçbir türü etkilemez.[18] Hastalığa poliovirüs (PV) olarak bilinen Enterovirüs cinsinin bir üyesi ile enfeksiyon neden olur. Bu RNA virüsleri grubu gastrointestinal sistemde,[19] özellikle de orofarinks ve bağırsakta kolonize olur. Yapısı oldukça basittir, kapsit adı verilen protein bir kabuk içine alınmış tek bir (+) anlam RNA genomundan oluşur.[18] Kapsit proteinleri virüsün genetik materyalini korumanın yanı sıra poliovirüsün belirli hücre türlerini enfekte etmesini sağlar. Üç poliovirüs serotipi tanımlanmıştır - vahşi poliovirüs tip 1 (WPV1), tip 2 (WPV2) ve tip 3 (WPV3) - her biri biraz farklı bir kapsit proteinine sahiptir.[20] Her üçü de son derece öldürücüdür ve aynı hastalık semptomlarını üretir.[18] PV1 en sık karşılaşılan ve felçle en yakından ilişkili olan formdur.[21] WPV2'nin 2015 yılında, WPV3'ün ise 2019 yılında eradike edildiği belgelenmiştir.[22]
Kuluçka dönemi (maruziyetten ilk belirti ve semptomlara kadar) paralitik olmayan çocuk felci için üç ila altı gün arasında değişir. Hastalık felce neden olacak şekilde ilerlerse bu süre 7 ila 21 gün içinde gerçekleşir.[1]
Enfeksiyon yoluyla ya da çocuk felci aşısı ile bağışıklık kazanarak virüse maruz kalan bireyler bağışıklık geliştirir. Bağışık bireylerde, poliovirüse karşı IgA antikorları bademciklerde ve gastrointestinal sistemde bulunur ve virüs replikasyonunu engelleyebilir; PV'ye karşı IgG ve IgM antikorları virüsün merkezi sinir sisteminin motor nöronlarına yayılmasını önleyebilir.[23] Bir poliovirüs serotipi ile enfeksiyon veya aşılama diğer serotiplere karşı bağışıklık sağlamaz ve tam bağışıklık bütün serotiplere maruz kalmayı gerektirir.[23]
Benzer bir tabloya sahip nadir bir durum olan nonpoliovirüs poliomyelit, poliovirüs dışındaki enterovirüslerle oluşan enfeksiyonlardan kaynaklanabilir.[24]
Oral çocuk felci aşısı, çoğalabilen zayıflatılmış virüsler içerir. Nadiren de olsa bu virüsler aşılanan kişiden diğer insanlara bulaşabilir ve bu kişilerde çocuk felci belirtileri görülebilir. Aşı kapsamının iyi olduğu toplumlarda bulaşma sınırlıdır ve virüs ölür. Aşı kapsamının düşük olduğu toplumlarda bu zayıflamış virüs dolaşmaya devam edebilir.[25] Bu nedenle ortaya çıkan çocuk felci, doğal veya "vahşi" poliovirüsten (WPV) ayırt etmek için dolaşımdaki aşı kaynaklı çocuk felci (cVDPV) olarak adlandırılır.[26]
Bulaşma
Poliomyelit oldukça bulaşıcıdır. Hastalık öncelikle fekal-oral yolla, kontamine yiyecek veya suyun yutulmasıyla bulaşır. Nadiren oral-oral yolla da bulaşır.[1] Ilıman iklimlerde mevsimseldir ve en yoğun bulaşma yaz ve sonbahar aylarında gerçekleşir. Bu mevsimsel farklılıklar tropikal bölgelerde çok daha az belirgindir.[23] Çocuk felci en çok semptomların ortaya çıkmasından önceki ve sonraki 7 ila 10 gün arasında bulaşıcıdır, ancak virüs tükürük veya dışkıda kaldığı sürece bulaşma mümkündür. Virüs partikülleri dışkı ile altı haftaya kadar atılabilir.[5]
Çocuk felci enfeksiyonu riskini artıran faktörler arasında hamilelik,[27] çok yaşlı ve çok genç olmak, bağışıklık yetmezliği[28] ve yetersiz beslenme[29] yer almaktadır. Virüs hamilelik sırasında anne-fetüs bariyerini geçebilse de fetüsün anne enfeksiyonundan ya da çocuk felci aşısından etkilendiği görülmemiştir.[30] Maternal antikorlar plasentayı da geçerek bebeği yaşamının ilk birkaç ayında çocuk felci enfeksiyonundan koruyan pasif bağışıklık sağlar.[31]
Patofizyoloji

Poliovirüs vücuda ağız yoluyla girer ve temas ettiği ilk hücreler olan farenks ve bağırsak mukozasını enfekte eder. Hücre zarında poliovirüs reseptörü veya CD155 olarak bilinen immünoglobulin benzeri bir reseptöre bağlanarak giriş yapar.[32] Virüs daha sonra konak hücrenin kendi mekanizmasını ele geçirir ve çoğalmaya başlar. Poliovirüs gastrointestinal hücreler içinde yaklaşık bir hafta boyunca bölünür ve buradan bademciklere (özellikle tonsiler germinal merkezlerde bulunan foliküler dendritik hücreler), Peyer plaklarının M hücreleri dahil olmak üzere bağırsak lenfoid dokusuna ve bol miktarda çoğaldığı derin servikal ve mezenterik lenf düğümlerine yayılır. Virüs daha sonra kan dolaşımına karışır.[33]
Viremi olarak bilinen, bir virüsün kan dolaşımında bulunması, vücutta geniş çapta dağılmasını sağlar. Poliovirüs kan ve lenfatiklerde uzun süreler boyunca, bazen 17 hafta kadar, hayatta kalabilir ve çoğalabilir.[34] Vakaların küçük bir yüzdesinde, kahverengi yağ, retiküloendotelyal dokular ve kas gibi diğer bölgelere yayılabilir ve çoğalabilir.[35] Bu sürekli çoğalma büyük bir viremiye neden olur ve küçük grip benzeri semptomların gelişmesine yol açar. Nadiren bu durum ilerleyebilir ve virüs merkezi sinir sistemini istila ederek yerel bir enflamatuar yanıta neden olabilir. Çoğu vakada bu durum, beyni çevreleyen doku katmanları olan meninkslerde kendi kendini sınırlayan bir iltihaplanmaya neden olur ve bu da nonparalitik aseptik menenjit olarak bilinir.[14] MSS'ye nüfuz etmenin virüse bilinen bir faydası yoktur ve büyük olasılıkla normal bir gastrointestinal enfeksiyonun tesadüfi bir sapmasıdır.[36] Poliovirüsün MSS'ye yayılma mekanizmaları tam olarak anlaşılamamıştır, ancak bireyin yaşı, cinsiyeti veya sosyoekonomik konumundan büyük ölçüde bağımsız olarak, öncelikle tesadüfi bir olay gibi görünmektedir.[36]
Paralitik çocuk felci

Enfeksiyonların yaklaşık yüzde birinde, poliovirüs belirli sinir lifi yolları boyunca yayılır, tercihen omurilik, beyinsapı veya motor korteks içindeki motor nöronlarda çoğalır ve onları tahrip eder. Bu durum paralitik poliomyelitin gelişmesine yol açar; bu hastalığın çeşitli formları (spinal, bulbar ve bulbospinal) sadece oluşan nöronal hasar ve inflamasyon miktarına ve etkilenen MSS bölgesine göre değişir.
Nöronal hücrelerin yıkımı spinal gangliyonlar içinde lezyonlar oluşturur; bunlar retiküler formasyon, vestibüler çekirdekler, serebellar vermis ve derin serebellar çekirdeklerde de görülebilir.[36] Sinir hücresi yıkımıyla ilişkili enflamasyon genellikle spinal kolondaki gri maddenin rengini ve görünümünü değiştirerek kırmızımsı ve şişmiş görünmesine neden olur.[14] Paralitik hastalıkla ilişkili diğer yıkıcı değişiklikler ön beyin bölgesinde, özellikle de hipotalamus ve talamusta meydana gelir.[36] Poliovirüsün paralitik hastalığa neden olduğu moleküler mekanizmalar tam olarak anlaşılamamıştır.
Paralitik çocuk felcinin erken belirtileri arasında yüksek ateş, baş ağrısı, sırt ve boyunda sertlik, çeşitli kaslarda asimetrik güçsüzlük, dokunmaya karşı hassasiyet, yutma güçlüğü, kas ağrısı, yüzeysel ve derin refleks kaybı, parestezi (karıncalanma), sinirlilik, kabızlık veya idrar yapma güçlüğü yer alır. Felç genellikle erken belirtiler başladıktan bir ila on gün sonra gelişir, iki ila üç gün boyunca ilerler ve genellikle ateş düştüğünde tamamlanmış olur.[37]
Paralitik çocuk felci gelişme olasılığı yaşla birlikte artar ve felcin boyutu da değişir. Çocuklarda, MSS tutulumunun en olası sonucu paralitik olmayan menenjittir ve felç 1000 vakadan sadece birinde görülür. Yetişkinlerde ise felç 75 vakadan birinde görülür.[38] Beş yaşın altındaki çocuklarda en sık tek bacakta felç görülür; yetişkinlerde ise dört uzvu da etkileyen göğüs ve karın bölgesinde geniş felç - kuadripleji - daha olasıdır.[39] Felç oranları, enfekte eden poliovirüsün serotipine bağlı olarak da değişmektedir; en yüksek felç oranları (200'de bir) poliovirüs tip 1 ile ilişkiliyken, en düşük oranlar (2.000'de bir) tip 2 ile ilişkilidir.[40]
Spinal çocuk felci

Paralitik poliomyelitin en yaygın şekli olan spinal polio, gövde, uzuvlar ve interkostal kaslar da dahil olmak üzere kasların hareketinden sorumlu olan ön boynuz hücrelerinin motor nöronlarının veya omurgadaki ventral (ön) gri madde bölümünün viral istilasından kaynaklanır.[16] Virüs istilası sinir hücrelerinin iltihaplanmasına neden olarak motor nöron gangliyonlarının hasar görmesine veya tahrip olmasına yol açar. Spinal nöronlar öldüğünde, Wallerian dejenerasyonu meydana gelir ve daha önce ölmüş nöronlar tarafından innerve edilen kaslarda güçsüzlüğe yol açar.[41] Sinir hücrelerinin yok olmasıyla kaslar artık beyinden veya omurilikten sinyal alamaz; sinir uyarımı olmadan kaslar atrofiye uğrar, zayıf, gevşek ve kötü kontrollü hale gelir ve sonunda tamamen felç olur.[16] Maksimum felç hızla ilerler (iki ila dört gün) ve genellikle ateş ve kas ağrısı içerir. Derin tendon refleksleri de etkilenir, tipik olarak yok olur veya azalır; ancak felçli uzuvlarda duyu (hissetme yeteneği) etkilenmez.[42]
Omurilik felcinin derecesi, etkilenen kord bölgesine bağlıdır; bu bölge servikal, torasik veya lumbar olabilir.[43] Virüs vücudun her iki tarafındaki kasları da etkileyebilir, ancak daha sıklıkla felç asimetriktir.[43] Herhangi bir uzuv veya uzuv kombinasyonu etkilenebilir - bir bacak, bir kol veya her iki bacak ve her iki kol. Felç genellikle proksimalde (uzvun vücutla birleştiği yerde) distalden (parmak uçları ve ayak parmakları) daha şiddetlidir.[33]
Bulbar çocuk felci
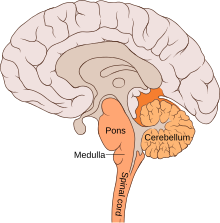
Paralitik çocuk felci vakalarının yaklaşık yüzde ikisini oluşturan bulbar çocuk felci, poliovirüsün beyinsapının bulbar bölgesindeki sinirleri istila edip tahrip etmesiyle ortaya çıkar.[1] Bulbar bölge, serebral korteksi beyinsapına bağlayan bir beyaz madde yoludur. Bu sinirlerin tahrip olması, kraniyal sinirler tarafından beslenen kasları zayıflatarak ensefalit semptomları oluşturur ve nefes alma, konuşma ve yutma güçlüğüne neden olur.[15] Etkilenen kritik sinirler glossofaringeal sinir (yutkunmayı ve boğazdaki işlevleri, dil hareketini ve tadı kısmen kontrol eder), vagus siniri (kalbe, bağırsaklara ve akciğerlere sinyal gönderir) ve aksesuar sinirdir (üst boyun hareketini kontrol eder). Yutma üzerindeki etkisi nedeniyle, mukus salgıları hava yolunda birikerek boğulmaya neden olabilir.[37] Diğer belirti ve semptomlar arasında yüz güçsüzlüğü (diğer yapıların yanı sıra yanakları, gözyaşı kanallarını, diş etlerini ve yüz kaslarını innerve eden trigeminal sinir ve fasiyal sinirin tahribatından kaynaklanır), çift görme, çiğneme güçlüğü ve anormal solunum hızı, derinliği ve ritmi (solunumun durmasına yol açabilir) bulunur. Akciğer ödemi ve şok da mümkündür ve ölümcül olabilir.[43]
Bulbospinal çocuk felci
Tüm paralitik çocuk felci vakalarının yaklaşık yüzde 19'unda hem bulbar hem de spinal semptomlar görülür; bu alt tipe respiratuar veya bulbospinal çocuk felci denir.[1] Burada virüs servikal omuriliğin üst kısmını (C3'ten C5'e kadar servikal omurlar) etkiler ve diyaframda felç meydana gelir. Etkilenen kritik sinirler frenik sinir (akciğerleri şişirmek için diyaframı çalıştıran) ve yutkunma için gerekli kasları çalıştıran sinirlerdir. Bu sinirleri tahrip ederek, bu çocuk felci türü solunumu etkiler ve hastanın bir ventilatör desteği olmadan nefes almasını zorlaştırır veya imkansız hale getirir. Kol ve bacaklarda felce yol açabilir ve ayrıca yutma ve kalp fonksiyonlarını da etkileyebilir.[44]
Tanı
Paralitik poliomyelit, bir veya daha fazla uzuvda akut başlangıçlı flask paralizi yaşayan, etkilenen uzuvlarda tendon reflekslerinde azalma veya yokluk olan ve görünür başka bir nedene atfedilemeyen ve duyusal veya bilişsel kayıp olmayan bireylerde klinik olarak şüphelenilebilir.[45]
Laboratuvar tanısı genellikle poliovirüsün dışkı örneğinden veya farinks sürüntüsünden elde edilmesine dayanarak konur. Nadiren kanda veya beyin-omurilik sıvısında poliovirüs tespit etmek mümkün olabilir. Poliovirüs örnekleri, serotipi (yani 1, 2 veya 3) ve virüsün vahşi veya aşı kaynaklı bir tür olup olmadığını belirlemek için ters transkripsiyon polimeraz zincir reaksiyonu (RT-PCR) veya genomik dizileme kullanılarak daha fazla analiz edilir.[1]
Korunma
Pasif bağışıklama
1950'de Pittsburgh Üniversitesinden William Hammon, çocuk felcinden kurtulanların kan plazmasındaki gama globulin bileşenini saflaştırdı.[46] Hammon, poliovirüse karşı antikorlar içeren gama globulinin poliovirüs enfeksiyonunu durdurmak, hastalığı önlemek ve çocuk felci geçiren diğer hastalarda hastalığın şiddetini azaltmak için kullanılabileceğini öne sürdü. Büyük bir klinik araştırmanın sonuçları umut vericiydi; gamma globulinin paralitik poliomyelit gelişimini önlemede yaklaşık yüzde 80 etkili olduğu gösterildi.[47] Ayrıca çocuk felci gelişen hastalarda hastalığın şiddetini azalttığı da gösterilmiştir.[46] Kan plazması tedarikinin sınırlı olması nedeniyle gama globulinin daha sonra yaygın kullanım için pratik olmadığı düşünülmüş ve tıp camiası bir çocuk felci aşısı geliştirmeye odaklanmıştır.[48]
Aşı

Çocuk felciyle mücadele için dünya genelinde iki tür aşı kullanılmaktadır. Her iki tip de çocuk felcine karşı bağışıklık oluşturmakta ve bireyleri hastalıktan korumada etkili olmaktadır.
Canlı ancak zayıflatılmış bir virüsün bir serotipine dayanan ilk aday çocuk felci aşısı virolog Hilary Koprowski tarafından geliştirilmiştir. Koprowski'nin prototip aşısı 27 Şubat 1950'de sekiz yaşında bir çocuğa uygulandı.[49] Koprowski 1950'ler boyunca aşı üzerinde çalışmaya devam etmiş, bu da o zamanki Belçika Kongosu'nda büyük ölçekli denemelere ve 1958-1960 yılları arasında Polonya'da yedi milyon çocuğun PV1 ve PV3 serotiplerine karşı aşılanmasını sağlamıştır.[50]
İkinci çocuk felci virüsü aşısı 1952 yılında Pittsburgh Üniversitesinde Jonas Salk tarafından geliştirilmiş ve 12 Nisan 1955 tarihinde dünyaya duyurulmuştur.[51][52] Salk aşısı veya inaktive poliovirüs aşısı (IPV), formalin ile kimyasal olarak inaktive edilen bir tür maymun böbrek doku kültüründe (vero hücre hattı) yetiştirilen poliovirüse dayanmaktadır.[23] İki doz inaktive poliovirüs aşısından sonra (enjeksiyon yoluyla verilir), bireylerin yüzde 90'ı veya daha fazlası her üç poliovirüs serotipine karşı koruyucu antikor geliştirir ve üç dozun ardından en az yüzde 99'u poliovirüse karşı bağışıklık kazanır.[1]
Daha sonra Albert Sabin başka bir canlı oral çocuk felci aşısı (OPV) geliştirdi. Bu aşı, virüsün subfizyolojik sıcaklıklarda insan dışı hücrelerden tekrar tekrar geçirilmesiyle üretilmiştir.[53] Sabin aşısındaki zayıflatılmış poliovirüs, vahşi poliovirüs enfeksiyonunun ve replikasyonunun birincil bölgesi olan bağırsakta çok verimli bir şekilde replike olur, ancak aşı suşu sinir sistemi dokusunda verimli bir şekilde replike olamaz.[54] Sabin'in oral polio aşısının tek bir dozu, alıcıların yaklaşık yüzde 50'sinde her üç poliovirüs serotipine karşı bağışıklık oluşturur. Üç doz canlı zayıflatılmış oral aşı, alıcıların yüzde 95'inden fazlasında her üç poliovirüs tipine karşı koruyucu antikor üretir.[1] Sabin'in aşısının insan deneyleri 1957'de başladı[55] ve 1958'de ABD Ulusal Sağlık Enstitüleri tarafından Koprowski ve diğer araştırmacıların canlı aşılarıyla rekabet ederek seçildi.[50] 1962 yılında ruhsatlandırılan aşı,[55] kısa sürede dünya çapında kullanılan tek çocuk felci aşısı haline geldi.[50]
OPV, vahşi poliovirüsün oral-oral ve fekal-oral yollarla kişiden kişiye bulaşmasını etkili bir şekilde engeller, böylece hem bireysel aşı alıcılarını hem de daha geniş olarak toplumu korur (sürü bağışıklığı).[56] IPV iyi bir bağışıklık sağlar ancak vahşi poliovirüsün fekal-oral yolla yayılmasını önlemede daha az etkilidir.[57]

Oral polio aşısı ucuz, uygulaması kolay ve bağırsakta mükemmel bağışıklık sağladığından (endemik olduğu bölgelerde vahşi virüsle enfeksiyonu önlemeye yardımcı olur), birçok ülkede poliomyeliti kontrol etmek için tercih edilen aşı olmuştur.[58] Çok nadir durumlarda (750.000 aşı alıcısı başına yaklaşık bir vaka), oral polio aşısındaki zayıflatılmış virüs felç edebilecek bir forma dönüşür.[59] 2017 yılında, aşı kaynaklı poliovirüs (cVDPV) kaynaklı vakalar, vahşi çocuk felci vakalarının rekor seviyelere ulaşması nedeniyle ilk kez vahşi poliovirüs vakalarını geride bırakmıştır.[60] Sanayileşmiş ülkelerin çoğu, çocuk felcine karşı tek aşı olarak ya da oral polio aşısı ile birlikte geri dönüşü olmayan inaktive çocuk felci aşısına geçmiştir.[61]
Tedavi
Çocuk felcinin kesin bir tedavisi yoktur, ancak çeşitli tedavi yöntemleri vardır. Modern tedavinin odak noktası semptomların hafifletilmesi, iyileşmenin hızlandırılması ve komplikasyonların önlenmesi olmuştur. Destekleyici önlemler arasında zayıflamış kaslarda enfeksiyonları önlemek için antibiyotikler, ağrı için analjezikler, orta düzeyde egzersiz ve besleyici bir diyet yer alır.[62] Çocuk felcinin tedavisi genellikle mesleki terapi, fizik tedavi, düzeltici ayakkabılar ve bazı durumlarda ortopedik cerrahi dahil olmak üzere uzun süreli rehabilitasyon gerektirir.[43]
Solunumu desteklemek için taşınabilir ventilatörler gerekebilir. Tarihsel olarak, daha yaygın olarak demir akciğer olarak adlandırılan noninvaziv, negatif basınçlı bir ventilatör, akut bir çocuk felci enfeksiyonu sırasında kişi bağımsız olarak nefes alabilene kadar (genellikle yaklaşık bir ila iki hafta) solunumu yapay olarak sürdürmek için kullanılmıştır. Günümüzde, kalıcı solunum felci geçiren birçok çocuk felci hastası, göğüs ve karın üzerine giyilen modern ceket tipi negatif basınçlı ventilatörler kullanmaktadır.[63]
Çocuk felcine yönelik diğer tarihsel tedaviler arasında hidroterapi, elektroterapi, masaj ve pasif hareket egzersizleri ile tendon uzatma ve sinir grefti gibi cerrahi tedaviler yer almaktadır.[16]
Rahibe Elizabeth Kenny'nin Kenny rejimi günümüzde felçli çocuk felcinin tedavisine damgasını vurmaktadır.[64]
Prognoz
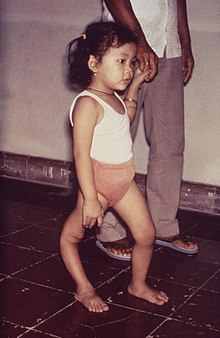
Abortif polio enfeksiyonu geçiren hastalar tamamen iyileşir. Sadece aseptik menenjit gelişenlerde semptomların iki ila on gün devam etmesi ve ardından tamamen iyileşmesi beklenebilir.[65] Spinal polio vakalarında, etkilenen sinir hücreleri tamamen tahrip olursa, felç kalıcı olacaktır; tahrip olmayan, ancak geçici olarak işlevini kaybeden hücreler, başlangıçtan sonraki dört ila altı hafta içinde iyileşebilir.[65] Spinal polio hastalarının yarısı tamamen iyileşir; dörtte biri hafif sakatlıkla iyileşir ve kalan dörtte biri ağır sakatlıkla kalır.[66] Hem akut paralizinin hem de rezidüel paralizinin derecesi muhtemelen viremi derecesiyle orantılı ve bağışıklık derecesiyle ters orantılıdır.[36] Spinal polio nadiren ölümcüldür.[37]
Solunum desteği olmadan, solunum yolu tutulumu olan poliomyelitin sonuçları arasında asfiksi veya salgıların aspirasyonundan kaynaklanan pnömoni yer alır.[63] Genel olarak, paralitik çocuk felci hastalarının yüzde 5 ila 10'u solunum için kullanılan kasların felci nedeniyle ölmektedir. Vaka ölüm oranı (CFR) yaşa göre değişir: çocukların yüzde 2 ila 5'i ve yetişkinlerin yüzde 15 ila 30'u ölür.[1] Bulbar polio, solunum desteği sağlanmazsa genellikle ölüme neden olur;[44] destekle birlikte CFR, hastanın yaşına bağlı olarak yüzde 25 ila 75 arasında değişir.[1][67] Aralıklı pozitif basınçlı ventilasyon mevcut olduğunda ölüm oranı yüzde 15'e kadar düşebilir.[68]
İyileşme
Birçok poliomyelit vakası sadece geçici felçle sonuçlanır.[16] Genellikle bu vakalarda sinir uyarıları bir ay içinde felçli kasa geri döner ve iyileşme altı ila sekiz ay içinde tamamlanır.[65] Akut paralitik poliomyeliti takiben iyileşmede rol oynayan nörofizyolojik süreçler oldukça etkilidir; orijinal motor nöronların yarısı kaybedilmiş olsa bile kaslar normal gücünü koruyabilir.[69] Enfeksiyondan 18 ay sonrasına kadar kas gücünde bir miktar iyileşme mümkün olsa da bir yıl sonra geçmeyen felç muhtemelen kalıcı olacaktır.[65]
İyileşmede rol oynayan mekanizmalardan biri, kalan beyin sapı ve omurilik motor nöronlarının yeni dallar veya aksonal filizler geliştirdiği sinir terminali filizlenmesidir.[70] Bu filizler, akut polio enfeksiyonu nedeniyle denerve olmuş öksüz kas liflerini yeniden sinirlendirerek[71] liflerin kasılma kapasitesini geri kazandırabilir ve gücü artırabilir.[72] Terminal filizlenme, daha önce dört veya beş birim tarafından gerçekleştirilen işi yapan birkaç önemli ölçüde büyümüş motor nöron oluşturabilir:[38] bir zamanlar 200 kas hücresini kontrol eden tek bir motor nöron 800 ila 1000 hücreyi kontrol edebilir. Rehabilitasyon aşamasında ortaya çıkan ve kas gücü restorasyonuna katkıda bulunan diğer mekanizmalar arasında miyofiber hipertrofi - egzersiz ve aktivite yoluyla kas liflerinin genişlemesi - ve tip II kas liflerinin tip I kas liflerine dönüşümü yer alır.[71][73]
Bu fizyolojik süreçlere ek olarak vücut, kalıntı felci başka şekillerde telafi edebilir. Zayıf kaslar, kasın maksimal kapasitesine göre normalden daha yüksek bir yoğunlukta kullanılabilir, az kullanılan kaslar geliştirilebilir ve bağlar stabilite ve hareketliliği sağlayabilir.[73]
Komplikasyonlar
Paralitik çocuk felcinin kalıntı komplikasyonları genellikle ilk iyileşme sürecini takiben ortaya çıkar.[15] Kas parezisi ve felç bazen iskelet deformiteleri, eklemlerde sıkışma ve hareket yetersizliği ile sonuçlanabilir. Uzuvdaki kaslar gevşek hale geldiğinde, diğer kasların işlevini engelleyebilirler. Bu sorunun tipik bir belirtisi ekinus ayaktır (çomak ayağa benzer). Bu deformite, ayak parmaklarını aşağı doğru çeken kaslar çalışırken yukarı doğru çeken kaslar çalışmadığında ve ayak doğal olarak yere doğru düşme eğiliminde olduğunda gelişir. Sorun tedavi edilmezse ayağın arkasındaki Aşil tendonları geri çekilir ve ayak normal bir pozisyon alamaz. Ekinus ayak geliştiren çocuk felçli kişiler topuklarını yere koyamadıkları için düzgün yürüyemezler. Kolların felç olması durumunda da benzer bir durum gelişebilir.[74]
Bazı durumlarda, etkilenen bacağın büyümesi çocuk felci nedeniyle yavaşlarken diğer bacak normal şekilde büyümeye devam eder. Sonuç olarak bir bacak diğerinden daha kısa kalır ve kişi topallar ve bir tarafa doğru eğilir, bu da omurgada deformitelere (skolyoz gibi) yol açar.[74]
Osteoporoz ve kemik kırığı olasılığında artış meydana gelebilir. Uzunluk eşitsizliğini önlemeye veya azaltmaya yönelik bir müdahale, distal femoral ve proksimal tibial/fibular kondillere epifizyodez uygulamak olabilir, böylece uzvun büyümesi yapay olarak engellenir ve epifizyal (büyüme) plağı kapandığında bacaklar daha eşit uzunlukta olur. Alternatif olarak, bir kişiye bacak uzunluklarındaki farkı düzelten özel yapım ayakkabılar giydirilebilir.
Kas agonist/antagonist dengesizliklerini yeniden dengelemek için yapılan diğer ameliyatlar da yardımcı olabilir. Diş tellerinin veya tekerlekli sandalyelerin uzun süreli kullanımı kompresyon nöropatisine ve felçli alt uzuvlarda kan birikmesi nedeniyle bacaklardaki damarların düzgün işlevini kaybetmesine neden olabilir.[44][74]
Akciğerler, böbrekler ve kalbi ilgilendiren uzun süreli hareketsizlikten kaynaklanan komplikasyonlar arasında akciğer ödemi, aspirasyon pnömonisi, idrar yolu enfeksiyonları, böbrek taşları, paralitik ileus, miyokardit ve cor pulmonale yer almaktadır.[44][74]
Postpolio sendromu
Çocukluk çağında paralitik çocuk felci geçiren bireylerin yüzde 25 ila yüzde 50'sinde, akut enfeksiyondan kurtulduktan on yıllar sonra, özellikle yeni kas güçsüzlüğü ve aşırı yorgunluk gibi ek semptomlar gelişebilir.[75] Bu durum postpolio sendromu (PPS) veya postpolio sekeli olarak bilinir.[72] PPS semptomlarının, felç hastalığının iyileşme aşamasında oluşturulan büyük boyutlu motor ünitelerin başarısızlığını içerdiği düşünülmektedir.[76][77] PPS riskini artıran faktörler arasında nöron birimlerinin kaybıyla birlikte yaşlanma, akut hastalıktan kurtulduktan sonra kalıcı bir rezidüel bozukluğun varlığı ve nöronların hem aşırı kullanımı hem de kullanılmaması yer almaktadır. PPS yavaş, ilerleyici bir hastalıktır ve spesifik bir tedavisi yoktur.[72] Postpolio sendromu bulaşıcı bir süreç değildir ve sendromu yaşayan kişiler poliovirüs saçmazlar.[1]
Ortotik

Felç, uzunluk farklılıkları ve alt ekstremite deformasyonları, yürüme paterninde ciddi bir bozulmaya yol açan telafi mekanizmaları ile yürürken bir engele yol açabilir. Güvenli bir şekilde ayakta durabilmek ve yürüyebilmek ve yürüyüş şeklini iyileştirmek için ortezler terapi konseptine dahil edilebilir.
Günümüzde modern malzemeler ve işlevsel unsurlar, ortezin hastanın yürüyüşünden kaynaklanan gereksinimlere özel olarak uyarlanmasını sağlar. Mekanik duruş fazı kontrollü diz eklemleri, erken duruş fazlarında diz eklemini sabitleyebilir ve salınım fazı başlatıldığında diz fleksiyonu için tekrar serbest bırakabilir.
Duruş fazı kontrollü diz eklemi ile ortez tedavisi yardımıyla, istenmeyen diz fleksiyonuna karşı mekanik korumaya rağmen doğal bir yürüyüş modeli elde edilebilir. Bu durumlarda, genellikle iyi bir güvenlik işlevine sahip olan, ancak salınım fazı sırasında yürürken diz fleksiyonuna izin vermeyen kilitli diz eklemleri kullanılır. Bu tür eklemlerde, diz eklemi salınım fazı sırasında mekanik olarak bloke kalır.
Kilitli diz eklemi olan hastalar, salınım fazı sırasında bile diz uzatılmış halde bacağını öne doğru sallamalıdır. Bu sadece hasta telafi edici mekanizmalar geliştirirse işe yarar, örneğin salınım fazında vücudun ağırlık merkezini yükselterek (Duchenne topallaması) veya ortez bacağını yana doğru sallayarak (sirkumdüksiyon).[78][79][80]
Epidemiyoloji
| Ülke | Vahşi vakalar (WPV) | Dolaşımdaki aşı kaynaklı vakalar (cVDPV) | İletim durumu | Tip |
|---|---|---|---|---|
 Pakistan Pakistan | 147 | 22 | endemik | WPV1 cVDPV2 |
 Afganistan Afganistan | 29 | 0 | endemik | WPV1 |
 Angola Angola | 0 | 129 | sadece cVDPV | cVDPV2 |
 Kongo Demokratik Cumhuriyeti Kongo Demokratik Cumhuriyeti | 0 | 86 | sadece cVDPV | cVDPV2 |
 Orta Afrika Cumhuriyeti Orta Afrika Cumhuriyeti | 0 | 19 | sadece cVDPV | cVDPV2 |
 Gana Gana | 0 | 18 | sadece cVDPV | cVDPV2 |
 Nijerya Nijerya | 0 | 18 | sadece cVDPV | cVDPV2 |
 Filipinler Filipinler | 0 | 15 | sadece cVDPV | cVDPV1cVDPV2cVDPV1cVDPV2 |
 Etiyopya Etiyopya | 0 | 12 | sadece cVDPV | cVDPV2 |
 Çad Çad | 0 | 9 | sadece cVDPV | cVDPV2 |
 Benin Benin | 0 | 8 | sadece cVDPV | cVDPV2 |
 Togo Togo | 0 | 8 | sadece cVDPV | cVDPV2 |
 Myanmar Myanmar | 0 | 6 | sadece cVDPV | cVDPV1 |
 Somali Somali | 0 | 3 | sadece cVDPV | cVDPV2 |
 Malezya Malezya | 0 | 3 | sadece cVDPV | cVDPV1 |
 Zambiya Zambiya | 0 | 2 | sadece cVDPV | cVDPV2 |
 Burkina Faso Burkina Faso | 0 | 1 | sadece cVDPV | cVDPV2 |
 Çin Çin | 0 | 1 | sadece cVDPV | cVDPV2 |
 Nijer Nijer | 0 | 1 | sadece cVDPV | cVDPV2 |
 Yemen Yemen | 0 | 3 | sadece cVDPV | cVDPV1 |
| Toplam | 175 | 365 | ||

Eradikasyon
1950'lerin ortalarında çocuk felci aşısının yaygın olarak kullanılmasının ardından, birçok sanayileşmiş ülkede yeni çocuk felci vakaları önemli ölçüde azalmıştır. Çocuk felcini ortadan kaldırmaya yönelik küresel bir çaba - Küresel Çocuk Felcini Ortadan Kaldırma Girişimi - 1988 yılında Dünya Sağlık Örgütü, UNICEF ve Rotary Vakfı öncülüğünde başladı.[84] Çocuk felci şu anda küresel bir eradikasyon programına konu olan sadece iki hastalıktan biridir, diğeri ise Gine solucanı hastalığıdır.[85] Şu ana kadar insanoğlu tarafından tamamen ortadan kaldırılan tek hastalık, 1980 yılında ortadan kaldırıldığı ilan edilen çiçek hastalığı[86][87] ve 2011 yılında ortadan kaldırıldığı ilan edilen rinderpest hastalığıdır.[88] Nisan 2012'de Dünya Sağlık Asamblesi, çocuk felcinin tamamen ortadan kaldırılamamasının küresel halk sağlığı için programatik bir acil durum olacağını ve bunun "gerçekleşmemesi gerektiğini" ilan etmiştir.[89]
Bu çabalar vaka sayısını büyük ölçüde azaltmıştır; 1988'de tahmini 350.000 vakadan 2001'de 483 vakaya kadar düşmüş, ardından birkaç yıl boyunca yılda yaklaşık 1.000-2000 vaka seviyesinde kalmıştır.[90][91]
2015 yılına gelindiğinde, çocuk felcinin sadece iki ülkede, Pakistan ve Afganistan'da doğal olarak yayılmaya devam ettiğine inanılmakla birlikte,[92][93][94][95] gizli veya yeniden oluşan bulaşma nedeniyle diğer yakın ülkelerde salgınlara neden olmaya devam etmiştir.[96] 2016 ve 2020 yılları arasında dünya çapında görülen vahşi çocuk felci vakaları (çoğunlukla bu ülkelerde) yılda 200'ün altında kalmış ve 2022 yılında sadece 30 vaka teyit edilmiştir.[11]
Dolaşımdaki aşı kaynaklı poliovirüsler
Ağızdan alınan çocuk felci aşısı oldukça etkili olmakla birlikte, ciddi hastalıklara neden olmaması için zayıflatılmış canlı bir virüs içermesi gibi bir dezavantaja sahiptir. Aşı virüsü dışkı ile atılır ve aşılanmamış toplumlarda insandan insana yayılabilir. Buna dolaşımdaki aşı kaynaklı poliovirüs (cVDPV) denir.
Bu tür uzun süreli bulaşmalarda, zayıflamış virüs mutasyona uğrayarak hastalık ve felce neden olan bir forma dönüşebilir. cVDPV vakaları artık vahşi tip vakalardan daha fazladır, bu da oral polio aşısının kullanımının güvenli bir şekilde mümkün olan en kısa sürede durdurulmasını ve bunun yerine diğer polio aşılarının kullanılmasını arzu edilir hale getirmektedir.[12][97]
Afganistan ve Pakistan
Vahşi çocuk felci vakalarının görüldüğü son bölge Güney Asya ülkeleri Afganistan ve Pakistan'dır.
2011 yılında CIA, Usame bin Ladin'in yerini tespit etmek amacıyla Pakistan'ın Abbottabad kentinde sahte bir hepatit aşı kliniği işletmiştir.[98][99] Bu durum bölgedeki aşılama programlarına olan güveni yok etti. Aşı çalışanlarına yönelik saldırılar ve ölümler yaşandı;[100][101] 2013 ve 2014 yıllarında 66 aşı çalışanı öldürüldü.[102] Afganistan'da Taliban, 2018-2021 yılları arasında evden eve çocuk felci aşılamasını yasakladı. Bu faktörler, bu ülkelerde aşılama yoluyla çocuk felcini ortadan kaldırma çabalarını geriletmiştir.[103]
Afganistan'da 2011 yılında 35 ilçeden 80 çocuk felci vakası bildirilmiştir. Takip eden 10 yıl boyunca görülme sıklığı 2021 yılında 2 ilçede sadece 4 vakaya düşmüştür.[104][105]
Pakistan'da vakalar 2014'ten 2018'e kadar yüzde 97 oranında azalmıştır;[106] bunun nedenleri arasında Birleşik Arap Emirlikleri'nin on milyondan fazla çocuğun aşılanması için verdiği 440 milyon dirhemlik destek,[101][107] askeri durumdaki değişiklikler ve çocuk felci çalışanlarına saldıran bazı kişilerin tutuklanması yer almaktadır.[108][109] 2021 yılı boyunca Pakistan'da sadece bir vahşi çocuk felci vakası tespit edilmiştir.[11]
Amerika
Amerika kıtası 1994 yılında çocuk felcinden arındırılmış ilan edilmiştir.[110] Bilinen son vaka 1991 yılında Peru'da bir çocuktu.[111] ABD Hastalık Kontrol ve Korunma Merkezleri, seyahat edenler ve hastalığın endemik olduğu ülkelerde yaşayanlar için çocuk felci aşısı takviyesi önermektedir.[112]
Temmuz 2022'de ABD'nin New York eyaleti, ülkede neredeyse on yıl sonra ilk kez bir çocuk felci vakası bildirmiştir. Sağlık yetkilileri, yakın zamanda yurt dışına seyahat etmemiş aşısız genç bir yetişkin olan kişinin ilk olarak bir ay önce semptomlar gösterdiğini ve sonunda felç geliştirdiğini; bunun daha sonra virüsün aşıdan türetilmiş bir türüne atfedildiğini söyledi.[113] Ekim ayında CDC, New York'un beş ilçesinden toplanan atık su örneklerinde aşı kaynaklı virüs tespit edildiğini bildirmiştir.[114][115]
Batı Pasifik
2000 yılında, Çin ve Avustralya da dahil olmak üzere 37 Batı Pasifik ülkesinde çocuk felcinin resmen ortadan kaldırıldığı ilan edilmiştir.[116][117]
On yıl önce eradike edilmesine rağmen, Eylül 2011'de Çin'de Pakistan'da yaygın olan bir suşu içeren bir salgın teyit edilmiştir.[118]
Eylül 2019'da Filipinler Sağlık Bakanlığı, 3 yaşındaki bir kız çocuğunda görülen tek bir vakanın ardından ülkede çocuk felci salgını ilan etti.[119] Salgının Haziran 2021'de sona erdiği ilan edilmiştir.[120] Aralık 2019'da, Malezya'nın Borneo Adası'ndaki Sabah eyaletinde bir bebekte akut poliomyelit doğrulandı.[121] Bunu takiben üç çocuk felci vakası daha rapor edilmiş ve son vaka Ocak 2020'de bildirilmiştir. Bundan önce, Malezya 2000 yılında çocuk felcinden arındırılmış ilan edilmişti. DSÖ, Eylül 2021'de salgının sona erdiğini ilan etmiştir.[122] Her iki salgının da aşı kaynaklı poliomyelit vakalarıyla bağlantılı olduğu tespit edilmiştir.[123]
Avrupa
Avrupa 2002 yılında çocuk felcinden arındırılmış ilan edilmiştir.[124]
Güneydoğu Asya
Bölgedeki son çocuk felci vakası Ocak 2011'de Hindistan'da (DSÖ'nün Güneydoğu Asya Bölgesi'nin bir parçası) görülmüştür.[125] Ocak 2011'den bu yana Hindistan'da vahşi çocuk felci enfeksiyonu vakası bildirilmemiştir ve Şubat 2012'de ülke DSÖ'nün çocuk felci endemik ülkeler listesinden çıkarılmıştır.[126][127]
27 Mart 2014 tarihinde DSÖ, on bir ülkeyi kapsayan Güneydoğu Asya Bölgesi'nde çocuk felcinin eradike edildiğini duyurmuştur: Bangladeş, Bhutan, Kuzey Kore, Hindistan, Endonezya, Maldivler, Myanmar, Nepal, Sri Lanka, Tayland ve Doğu Timor.[92] Bu bölgenin de eklenmesiyle dünya nüfusunun yüzde 80'inin çocuk felcinden arındırılmış bölgelerde yaşadığı kabul edildi.
Orta Doğu
Suriye'de devam eden iç savaşta bağışıklama programlarının yürütülmesindeki zorluklar, muhtemelen 2012 yılında çocuk felcinin geri dönmesine yol açmış[128] ve bu durum 2013 yılında DSÖ tarafından kabul edilmiştir.[129][130]
Suriye'de Ekim ve Kasım 2013 tarihleri arasında Deyrizor'da çocuklar arasında 15 vaka teyit edilmiştir. Daha sonra Şam ve Halep kırsalında birer tane olmak üzere iki vaka daha tespit edilmiştir. Bu, 1999 yılından bu yana Suriye'de görülen ilk salgındı. Doktorlar ve uluslararası halk sağlığı kuruluşları Suriye'de 90'dan fazla çocuk felci vakası görüldüğünü bildirirken, isyancı bölgelerde sanitasyon ve güvenli su hizmetlerinin yetersizliği nedeniyle salgının yayılmasından endişe ediliyor.[131] Suriye'deki aşılama kampanyası tam anlamıyla ateş altında yürütüldü ve birkaç aşı çalışanının ölümüne yol açtı,[132] ancak aşılama kapsamı savaş öncesi seviyelere geri döndü.[133]
2017'de Suriye'nin doğusunda aşı kaynaklı bir çocuk felci salgını teyit edilmiştir.[134][135] Suriye'de şu anda çocuk felci görülmemektedir, ancak "risk altında" olduğu düşünülmektedir.[136]
Afrika

2003 yılında, o dönemde geçici olarak çocuk felcinden arındırılmış bir ülke olarak kabul edilen Kuzey Nijerya'da, çocuk felci aşısının çocukları kısırlaştırmak üzere tasarlandığını ilan eden bir fetva yayınlandı.[137] Bunun ardından Nijerya'da çocuk felci yeniden ortaya çıktı ve buradan diğer bazı ülkelere yayıldı. 2013 yılında çocuk felci aşısı uygulayan dokuz sağlık çalışanı Kano'da motosikletli silahlı kişiler tarafından hedef alınarak öldürüldü, ancak bu tek saldırıydı.[138][139] Yerel geleneksel ve dini liderler ile çocuk felcinden kurtulanlar kampanyayı yeniden canlandırmak için çalıştılar[140] ve Nijerya, bir yıldan uzun bir süre hiç vaka görülmemesinin ardından Eylül 2015'te çocuk felci endemik listesinden çıkarıldı,[141] ancak 2016'da iki vaka tespit edildiğinde listeye geri döndü.[142]
Afrika, Ağustos 2020'de vahşi çocuk felcinden arındırılmış ilan edilmiş olsa da, bazı ülkelerde dolaşımda olan aşı kaynaklı poliovirüs tip 2 vakaları görülmeye devam etmektedir.[143]
Şubat 2022'de Malavi'de ve Mayıs 2022'de Mozambik'te tespit edilen tek bir vahşi çocuk felci vakasının her ikisi de Pakistan'dan ithal edilen bir türdür ve Afrika bölgesinin vahşi poliovirüsten ari sertifika statüsünü etkilememektedir.[144][145]
Tarihçe

Çocuk felcinin etkileri tarih öncesinden beri bilinmektedir; Mısır resim ve oymalarında normalde sağlıklı olan ancak uzuvları solmuş insanlar ve bastonla yürüyen küçük çocuklar tasvir edilmiştir.[146] İlk klinik tanımlama 1789 yılında İngiliz doktor Michael Underwood tarafından yapılmış ve Underwood çocuk felcini "alt ekstremitelerin zayıflaması" olarak tanımlamıştır.[147] Doktor Jakob Heine'nin 1840'taki ve Karl Oskar Medin'in 1890'daki çalışmaları, hastalığın Heine-Medin hastalığı olarak bilinmesine yol açmıştır.[148] Hastalığa daha sonra, çocukları etkileme eğilimine bağlı olarak infantil paralizi adı verilmiştir.
20. yüzyıldan önce çocuk felci enfeksiyonları altı aylıktan küçük bebeklerde nadiren görülüyordu, vakaların çoğu altı aylıktan dört yaşına kadar olan çocuklarda ortaya çıkıyordu. Zamanın kötü sanitasyonu, virüse sürekli maruz kalmaya neden olmuş ve bu da nüfus içinde doğal bir bağışıklık geliştirmiştir. Gelişmiş ülkelerde 19. yüzyılın sonları ve 20. yüzyılın başlarında, daha iyi kanalizasyon bertarafı ve temiz su kaynakları da dahil olmak üzere toplum sağlığında iyileştirmeler yapıldı. Bu değişiklikler, çocukluk çağında hastalığa maruz kalmayı ve bağışıklığı azaltarak paralitik polio enfeksiyonu riski altındaki çocukların ve yetişkinlerin oranını büyük ölçüde artırmıştır.[149]
Küçük lokalize paralitik polio epidemileri 1900'lerde Avrupa ve Amerika Birleşik Devletleri'nde görülmeye başlamıştır.[150] Salgınlar 20. yüzyılın ilk yarısında Avrupa, Kuzey Amerika, Avustralya ve Yeni Zelanda'da pandemik boyutlara ulaşmıştır. 1950 yılına gelindiğinde, Amerika Birleşik Devletleri'nde paralitik poliomyelitin en yüksek yaş insidansı bebeklerden, felç riskinin daha yüksek olduğu beş ila dokuz yaş arası çocuklara kaymıştır; vakaların yaklaşık üçte biri 15 yaşın üzerindeki kişilerde bildirilmiştir.[151] Buna bağlı olarak, çocuk felci enfeksiyonuna bağlı felç ve ölüm oranı da bu süre zarfında artmıştır.[150]
Amerika Birleşik Devletleri'nde 1952 çocuk felci salgını ülke tarihindeki en kötü salgın olmuştur. O yıl bildirilen yaklaşık 58.000 vakadan 3145'i öldü ve 21.269'u hafif ila sakat bırakıcı felç geçirdi.[152] Yoğun bakım tıbbının kökeni çocuk felciyle mücadeleye dayanmaktadır.[153] 1950'lerde çoğu hastanede mekanik yardım olmadan nefes alamayan hastalar için demir akciğerlere sınırlı erişim vardı. İlk olarak 1952 yılında Danimarkalı anestezist Bjørn Ibsen tarafından Kopenhag'daki Blegdam Hastanesi'nde kurulan ve en ağır çocuk felci hastalarına yardımcı olmak üzere tasarlanan solunum merkezleri, modern yoğun bakım ünitelerinin (YBÜ) öncüleriydi. (Bir yıl sonra Ibsen dünyanın ilk özel YBÜ'sünü kuracaktı).[154]
Çocuk felci salgınları sadece hayatta kalanların hayatlarını değiştirmekle kalmadı, aynı zamanda tıbbi hayırseverlikte devrim yaratacak tabandan fon toplama kampanyalarını teşvik ederek ve modern rehabilitasyon terapisi alanının doğmasına yol açarak derin kültürel değişiklikler getirdi.
Dünyadaki en büyük engelli gruplarından biri olan çocuk felci mağdurları, engellilerin sosyal ve medeni hakları için yürüttükleri kampanyalarla modern engelli hakları hareketinin ilerlemesine de yardımcı olmuşlardır. Dünya Sağlık Örgütü dünya çapında 10 ila 20 milyon çocuk felci mağduru olduğunu tahmin etmektedir.[155]
1977 yılında Amerika Birleşik Devletleri'nde çocuk felci nedeniyle felç olmuş 254.000 kişi yaşıyordu.[156] Doktorlara ve yerel çocuk felci destek gruplarına göre, 2001 yılında Almanya'da 40.000, Japonya'da 30.000, Fransa'da 24.000, Avustralya'da 16.000, Kanada'da 12.000 ve Birleşik Krallık'ta 12.000 çocuk felcinden kurtulmuş ve çeşitli derecelerde felç geçirmiş kişi yaşamaktaydı.[155]
Birçok önemli kişi çocuk felcinden kurtulmuştur ve genellikle çocuk felcine bağlı uzun süreli hareketsizlik ve kalıntı felci yaşamlarında ve kariyerlerinde itici bir güç olarak değerlendirmlektedir.[157]
Hastalık, 1950'lerdeki çocuk felci salgınları sırasında çok iyi tanıtıldı ve tedaviyi sağlayabilecek her türlü bilimsel gelişme medyada geniş yer buldu. Böylece, çocuk felci üzerinde çalışan bilim insanları yüzyılın en ünlülerinden bazıları haline geldiler.
Çocuk felcinin bilinmesine ve tedavisine önemli katkılarda bulunan on beş bilim adamı ve iki meslekten olmayan kişi, 1957 yılında Warm Springs, Georgia, ABD'deki Roosevelt Warm Springs Rehabilitasyon Enstitüsünde kurulan Çocuk Felci Onur Listesi tarafından onurlandırılmıştır. 2008 yılında Onur Listesi'ne dört kuruluş (Uluslararası Rotary, Dünya Sağlık Örgütü, ABD Hastalık Kontrol Merkezleri ve UNICEF) eklenmiştir.[158][159]
Dünya Çocuk Felci Günü (24 Ekim), Rotary International tarafından çocuk felcine karşı aşı geliştiren ilk ekibe liderlik eden Jonas Salk'ın doğumunu anmak için kurulmuştur. Bu inaktif poliovirüs aşısının kullanımı ve ardından Albert Sabin tarafından geliştirilen oral poliovirüs aşısının yaygın kullanımı, 1988 yılında Küresel Çocuk Felci Eradikasyon Girişiminin (GPEI) kurulmasını sağlamıştır. O tarihten bu yana GPEI dünya çapında çocuk felcini yüzde 99 oranında azaltmıştır.[160]
Etimoloji
Terim Eski Yunanca poliós (πολιός) "gri", myelós (µυελός "ilik") omuriliğin gri maddesine atıfta bulunarak ve -itis son eki iltihaplanmayı ifade ederek türetilmiştir,[14] örn, omuriliğin gri maddesinin iltihaplanması ve şiddetli bir enfeksiyon beyin sapına ve hatta daha yüksek yapılara kadar uzanabilir, bu da polioensefalit ile sonuçlanır, nefes alamama ile sonuçlanır ve demir akciğer gibi mekanik yardım gerektirir.
Araştırma
Poliovirüs Antiviralleri Girişimi, çocuk felci için antiviral ilaçlar geliştirmek amacıyla 2007 yılında başlatılmıştır, ancak birkaç umut verici aday belirlenmiş olsa da hiçbiri Faz II klinik çalışmaların ötesine geçememiştir.[161][162] Pocapavir (bir kapsit inhibitörü) ve V-7404 (bir proteaz inhibitörü) viral klirensi hızlandırabilir ve bu amaçla çalışılmaktadır.[163]
Kaynakça
Konuyla ilgili yayınlar
 David Oshinsky'nin Çocuk Felci konulu sunumu, 21 Haziran 2006, C-SPAN David Oshinsky'nin Çocuk Felci konulu sunumu, 21 Haziran 2006, C-SPAN | |
 Oshinsky'nin Çocuk Felci konulu sunumu, 8 Ekim 2006, C-SPAN Oshinsky'nin Çocuk Felci konulu sunumu, 8 Ekim 2006, C-SPAN |
- Kluger Jefferey (2004). Splendid Solution: Jonas Salk and the Conquest of Polio. New York: G. P. Putnam's Sons. ISBN 978-0-399-15216-0.
- Oshinsky DM (2005). Polio: An American story. Oxford: Oxford University Press. ISBN 978-0-19-515294-4.
polio.
- Shaffer MM, Bernard S (2005). The death of a disease: a history of the eradication of poliomyelitis. New Brunswick, NJ: Rutgers University Press. ISBN 978-0-8135-3677-4.
- Shell M (2005). Polio and its aftermath: the paralysis of culture. Cambridge: Harvard University Press. ISBN 978-0-674-01315-5.
polio.
- Wilson DJ (2005). Living with polio: the epidemic and its survivors. Chicago: University of Chicago Press. ISBN 978-0-226-90103-9.
- Wilson DJ, Silver J (2007). Polio voices: an oral history from the American polio epidemics and worldwide eradication efforts. New York: Praeger. ISBN 978-0-275-99492-1.
Ayrıca bakınız
Dış bağlantılar
 Wikimedia Commons'ta Çocuk felci ile ilgili çoklu ortam belgeleri bulunur
Wikimedia Commons'ta Çocuk felci ile ilgili çoklu ortam belgeleri bulunur- Curlie'de Çocuk felci (DMOZ tabanlı)
| Sınıflandırma | |
|---|---|
| Dış kaynaklar |

