ମାତୃ ମୃତ୍ୟୁ
ମାତୃ ମୃତ୍ୟୁ (ଇଂରାଜୀ ଭାଷାରେ Maternal death ବା maternal mortality) ବିଶ୍ୱ ସ୍ୱାସ୍ଥ୍ୟ ସଂଗଠନଦ୍ୱାରା ସଂଜ୍ଞାକରଣ କରାଯାଇଛି:- ଗର୍ଭାବସ୍ଥାରେ ବା ଗର୍ଭ ସମାପ୍ତି ପରଠାରୁ ୪୨ ଦିନ ପର୍ଯ୍ୟନ୍ତ ମହିଳାର ଗର୍ଭକାଳ, ଗର୍ଭର ସ୍ଥାନ, ଯେ କୌଣସି ଗର୍ଭ କାରଣରୁ ଅବସ୍ଥାର ଅବନତି ବା ଏହାର ଚିକିତ୍ସା ଇତ୍ୟାଦି କାରଣମାନଙ୍କ ଯୋଗୁ ମୃତ୍ୟୁ ହେଲେ ତାହାକୁ ମାତୃ ମୃତ୍ୟୁ କୁହାଯିବ କିନ୍ତୁ ଦୁର୍ଘଟଣା ବା ସମସାମୟିକ କାରଣରୁ ନୁହେଁ ।[୧][୨]
ଡବ୍ଲ୍ୟୁଏଚଓର ଏହି ସଂଜ୍ଞାରେ ଗର୍ଭ ସମାପ୍ତି ପରେ ସମୟ ଅବଧିକୁ ସିଡିସି ଏକ ବର୍ଷ ପର୍ଯ୍ୟନ୍ତ ବୃଦ୍ଧି କରିଛନ୍ତି ।[୩]
ଇଂରାଜୀ ଭାଷାରେ ମ୍ୟାଟରନାଲ ମର୍ଟାଲିଟି ରେଟ୍ (ମାତୃ ମୃତ୍ୟୁ ହାର) ଓ ମ୍ୟାଟରନାଲ ମର୍ଟାଲିଟି ରେସିଓ (maternal mortality ratio - ମାତୃ ମୃତ୍ୟୁ ଅନୁପାତ) ସୂଚକ ଦୁଇଟିକୁ ଏମଏମଆର ("MMR") ଭାବରେ ବ୍ୟବହାର କରାଯାଏ ଯାହା ଦ୍ୱନ୍ଦ୍ୱ ସୃଷ୍ଟି କରେ ।[୪] ୧୯୯୦ ମସିହାରୁ ୨୦୧୭ ମସିହା ସୁଦ୍ଧା ମାତୃ ମୃତ୍ୟୁ ହାର ୪୪% କମିଯାଇଛି କିନ୍ତୁ ପ୍ରତି ଦିନ ୮୩୦ ଜଣ ମହିଳ ଗର୍ଭ ଓ ଶିଶୁଜନ୍ମ କାରଣରୁ ମୃତ୍ୟୁ ମୁଖରେ ପତିତ ହେଉଛନ୍ତି ।[୫] ମିଳିତ ଜାତିସଂଘ ଜନସଂଖ୍ୟା ଫଣ୍ଡ (UNFPA)ଦ୍ୱାରା ୨୦୧୭ ମସିହାରେ ପ୍ରକାଶିତ ରିପୋର୍ଟ ଅନୁସାରେ ଜଣେ ମହିଳା ପ୍ରତି ଦୁଇ ମିନିଟରେ ଓ ମୃତ୍ୟୁ ବରଣ କରୁଥିବା ପ୍ରତ୍ୟେକ ମହିଳା ୨୦-୩୦ ସଂଖ୍ୟକ ଜଟିଳ ସମସ୍ୟାର ସମ୍ମୁଖୀନ ହୁଅନ୍ତି ବା ଦୀର୍ଘକାଳୀନ କୁଫଳ ପ୍ରାପ୍ତ ହୁଅନ୍ତି । ଏମାନଙ୍କ ମଧ୍ୟରୁ ଅଧିକାଂଶ ସମସ୍ୟାର ପ୍ରତିଷେଧ ହୋଇପାରିବ ।[୫]
୨୦୧୫ ମସିହାରେ ସର୍ବମୋଟ ୩୦୩୦୦୦ ମହିଳା ପ୍ରସବ ବା ଗର୍ଭାବସ୍ଥାଜନିତ ସମସ୍ୟାରୁ ମୃତ୍ୟୁବରଣ କରିଥିବା ମିଳିତ ଜାତିସଂଘ ଜନସଂଖ୍ୟା କୋଷ ପ୍ରକାଶ କରିଥିଲା ।[୫] ଏଥିରୁ କିଛି କାରଣ ଯଥା – ପ୍ରସବ ପରବର୍ତ୍ତୀ ରକ୍ତସ୍ରାବ ଓ ପ୍ରସବ ବାଧାପ୍ରାପ୍ତ ହେବା[୬] ଇତ୍ୟାଦି ଅବସ୍ଥାର ପ୍ରତିରୋଧ ସମ୍ଭବପର । ବହୁ ମହିଳାମାନଙ୍କୁ ପରିବାର ନିୟୋଜନ ଓ ପ୍ରସବ ଯତ୍ନ ସମ୍ପର୍କୀୟ ସୁବିଧା ଉପଲବ୍ଧ ହୋଇପାରିଥିବାରୁ ବିଶ୍ୱ ସ୍ତରରେ ମାତୃ ମୃତ୍ୟୁ ହାର ଯଥେଷ୍ଟ ପରିମାଣରେ ହ୍ରାସ ପାଇଛି । ୧୯୯୦ ମସିହାରେ ଲକ୍ଷେ ପ୍ରସବରେ ୩୮୫ଟି ମାତା ମୃତ୍ୟୁମୁଖରେ ପଡ଼ୁଥିଲେ, କିନ୍ତୁ ୨୦୧୫ ମସିହା ବେଳକୁ ଲକ୍ଷେ ପ୍ରସବରେ ଏହି ସଂଖ୍ୟା ୨୧୬କୁ ହ୍ରାସ ପାଇଛି । ବିଗତ ଦଶ ବର୍ଷରେ ଅନେକ ଦେଶ ଏହି ମୃତ୍ୟୁ ହାରକୁ ୫୦% କମାଇବାରେ ସଫଳ ହୋଇପାରିଛନ୍ତି ।[୫]
ମାତୃ ମୃତ୍ୟୁ ପାଇଁ ବିଭିନ୍ନ ପଦକ୍ଷେପ ନିଆଯାଇ ଏହି ହାର ହ୍ରାସ ପାଇଛି ସତ, କିନ୍ତୁ ଅବିକଶିତ ଓ ଗରିବ ଦେଶମାନଙ୍କରେ ଏହି ଦିଗରେ ବହୁ ମାତ୍ରାରେ ଉନ୍ନତି ଆବଶ୍ୟକ । ଏସିଆ ଓ ଆଫ୍ରିକା ମହାଦେଶର ଅବିକଶିତ ଦେଶମାନଙ୍କର ମାତୃ ମୃତ୍ୟୁ ହାର ସମଗ୍ର ବିଶ୍ୱର ମାତୃ ମୃତ୍ୟୁ ହାରର ୮୫% ।[୫] ମାତାଙ୍କ ମୃତ୍ୟୁର ପ୍ରଭାବ ପରିବାର ଉପରେ ମଧ୍ୟ ପଡ଼ିଥାଏ । ଯଦିଓ କିଛି ଶିଶୁ ଗର୍ଭରୁ ଜୀବିତ ବାହାରିବାରେ ସଫଳ ହୁଅନ୍ତି, କିନ୍ତୁ ସେମାନେ ଦୁଇ ବର୍ଷ ମଧ୍ୟରେ ମୃତ୍ୟୁବରଣ କରିବାର ସମ୍ଭାବନା ଅଧିକ ।[୫]
କାରଣସମୂହ
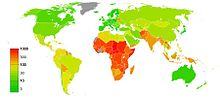
ମାତୃ ମୃତ୍ୟୁ ବୃଦ୍ଧି ପାଇବାର ବିଭିନ୍ନ ପ୍ରତ୍ୟକ୍ଷ ଓ ପରୋକ୍ଷ କାରଣ ରହିଛି । ୨୦୦୯ ମସିହାରେ ପ୍ରକାଶିତ ଏକ ଲେଖା ଅନୁସାରେ ଗର୍ଭାବସ୍ଥା ବା ପ୍ରସବ ସମୟରେ ଗର୍ଭଜନିତ ସମସ୍ୟାରୁ ଘଟୁଥିବା ମୃତ୍ୟୁକୁ ପ୍ରତ୍ୟକ୍ଷ କାରଣ ବୋଲି କୁହାଯାଇ ପାରିବ;[୭] କିନ୍ତୁ ଏପରି ଅବସ୍ଥାରେ ପୂର୍ବରୁ ରହିଆସିଥିବା ବା ନୂତନ ରୂପେ ଦେଖାଦେଇଥିବା ଏବଂ ପ୍ରସବ ବା ଗର୍ଭାବସ୍ଥା ସହ ସମ୍ପର୍କିତ ନଥିବା ଅନ୍ୟ କୌଣସି ସ୍ୱାସ୍ଥ୍ୟ ସମସ୍ୟାରୁ ମୃତ୍ୟୁ ଘଟିଲେ ତାହାକୁ ପରୋକ୍ଷ କାରଣ ବୋଲି କୁହାଯିବ । ଏହି ଉଭୟ କାରଣ ସମ୍ପୂର୍ଣ୍ଣ ରୂପେ ଭିନ୍ନ ପ୍ରକାରର ।

ଦ ଲାନ୍ସେଟ୍ (The Lancet) ନାମକ ଏକ ଜର୍ଣ୍ଣାଲରେ ପ୍ରକାଶିତ ଏକ ଅନୁଶୀଳନ ପ୍ରକାଶ ପାଇଥିଲା ଯାହାର ତଥ୍ୟ ୧୯୯୦ରୁ ୨୦୧୩ ମସିହା ମଧ୍ୟରେ ସଂଗୃହୀତ ହୋଇଥିଲା । ଏହା ଅନୁସାରେ ପ୍ରସବପର ରକ୍ତସ୍ରାବ, ଅସୁରକ୍ଷିତ ଗର୍ଭପାତରୁ ଉପୁଜୁଥିବା ସ୍ୱାସ୍ଥ୍ୟ ସମସ୍ୟା, ଗର୍ଭାବସ୍ଥାରେ ଉଚ୍ଚ ରକ୍ତଚାପଜନିତ ସମସ୍ୟା, ପ୍ରସବପର ସଂକ୍ରମଣ ଓ ପ୍ରସବ ସମୟରେ ବିଘ୍ନ ମାତୃ ମୃତ୍ୟୁର ସାମାନ୍ୟ କାରଣ ଓ ଏଥିରେ ଏମାନଙ୍କ ଶ୍ରେୟ ଯଥାକ୍ରମେ ୧୫%, ୧୫%, ୧୦%, ୮% ଓ ୬% ।[୬] ରକ୍ତ ଜମାଟ ସୃଷ୍ଟି (୩%) ଓ ପୂର୍ବରୁ ରହିଥିବା ସ୍ୱାସ୍ଥ୍ୟ ସମସ୍ୟା (୨୮%) ମାତୃ ମୃତ୍ୟୁର ଅନ୍ୟ କିଛି କାରଣ ।[୮] ଶିଶୁ ଜନ୍ମ ହେବା ପରେ ଅତ୍ୟନ୍ତ ରକ୍ତସ୍ରାବ ଓ ସଂକ୍ରମଣ ପରି କାରଣରୁ ବହୁ ମାତା ମୃତ୍ୟୁବରଣ କରନ୍ତି । ମ୍ୟାଲେରିଆ, ରକ୍ତହୀନତା[୯], ଏଡ୍ସ୍ ଓ ହୃଦରକ୍ତନାଳୀ ରୋଗ ପ୍ରଭୃତି ପରୋକ୍ଷ କାରଣରୁ ପ୍ରସୂତୀ ସ୍ତ୍ରୀଙ୍କ ସ୍ୱାସ୍ଥ୍ୟାବସ୍ଥା ଖରାପ ହୋଇଥାଏ । ପୁଣି ମାତୃ ମୃତ୍ୟୁ ଘଟାଉଥିବା ଆଉ କିଛି କାରକ ହେଲେ – ଗର୍ଭବତୀ ମହିଳାଙ୍କ ବୟସ, ଗର୍ଭଧାରଣ ପୂର୍ବରୁ ମହିଳାଙ୍କ ମେଦବହୁଳତା, ଆଗରୁ ରହିଥିବା ସ୍ୱାସ୍ଥ୍ୟ ସମସ୍ୟା ବା ରୋଗ ଏବଂ ଅସ୍ତ୍ରୋପଚାରଦ୍ୱାରା ପ୍ରସବ କରାଇବା ।[୧୦][୧୧]
୨୦୧୧ରୁ ୨୦୧୪ ମସିହା ମଧ୍ୟରେ ଯୁକ୍ତରାଷ୍ଟ୍ର ଆମେରିକାରେ ଯେଉଁ ସବୁ ଅକଥିତ ବା ଅନାଲୋଚିତ ରୋଗ କିମ୍ବା ସ୍ୱାସ୍ଥ୍ୟାବସ୍ଥା ମୃତ୍ୟୁର କାରଣ ହୋଇଥିଲେ ସେଥିରେ ଗର୍ଭାବସ୍ଥା ସମ୍ପର୍କୀୟ ମୃତ୍ୟୁର ଶ୍ରେୟ ସର୍ବାଧିକ । ଏହି ସୌଧ ଅନୁସାରେ ମାତୃ ମୃତ୍ୟୁର କେତେକ ସାଧାରଣ କାରଣ ହେଲେ[୩] - ହୃଦରକ୍ତନାଳୀ ରୋଗ (୧୫.୨%), ଅଣହୃଦରକ୍ତନାଳୀ ରୋଗ (୧୪.୭%), ସଂକ୍ରମଣ (୧୨.୮%), ରକ୍ତସ୍ରାବ (୧୧.୫%), କାର୍ଡିଓମାୟୋପାଥି (୧୦.୩%), ଥ୍ରୋମ୍ବୋଟିକ୍ ପଲ୍ମୋନାରି ଏମ୍ବୋଲିଜ୍ମ (୯.୧%), ସେରେବ୍ରୋଭାସ୍କୁଲାର୍ ଦୁର୍ଘଟଣା (୭.୪%), ଗର୍ଭାବଧି ଉଚ୍ଚ ରକ୍ତଚାପ ସମସ୍ୟା (୬.୮%), ଆମ୍ନିଓଟିକ୍ ଫ୍ଲୁଇଡ଼୍ ଏମ୍ବୋଲିଜ୍ମ (୫.୫%) ଓ ନିଶ୍ଚେତକ ସମ୍ପର୍କିତ ଜଟିଳ ସ୍ୱାସ୍ଥ୍ୟାବସ୍ଥା (୦.୩%) ।
୨୦୦୪ ମସିହାରେ ବିଶ୍ୱ ସ୍ୱାସ୍ଥ୍ୟ ସଙ୍ଗଠନଦ୍ୱାରା ପ୍ରକାଶିତ ଏକ ତଥ୍ୟ ଅନୁସାରେ ବୟସ, ଆୟ, ଚିକିତ୍ସା ସୁବିଧା କେତେ ସହଜରେ ଉପଲବ୍ଧ ଇତ୍ୟାଦି ପ୍ରସବର ପରିଣାମ ଉପରେ ଯଥେଷ୍ଟ ପ୍ରଭାବ ପକାଇଥାଏ । ଅଳ୍ପ ବୟସ୍କା ପ୍ରସୂତୀମାନଙ୍କ କ୍ଷେତ୍ରରେ (ବିଶେଷ କରି ୧୫ ବର୍ଷ ବା ତା’ଠାରୁ କମ୍[୧୨]) ଅନ୍ୟ ପ୍ରସୂତୀ ସ୍ତ୍ରୀଙ୍କ ଅପେକ୍ଷା ଅଧିକ ଜଟିଳ ସ୍ୱାସ୍ଥ୍ୟାବସ୍ଥା ଓ ମାତୃ ମୃତ୍ୟୁ ହାର ଦେଖାଯାଇଥାଏ ।[୧୩] ଅଳ୍ପ ବୟସ୍କା ମା’ମାନଙ୍କ କ୍ଷେତ୍ରରେ ପ୍ରସବ ପରେ ପ୍ରଚୁର ରକ୍ତସ୍ରାବ, ଜରାୟୁ ଝିଲ୍ଲୀ ପ୍ରଦାହ, ପ୍ରସବ ସମୟରେ ଜୌନାଙ୍ଗ ଦ୍ୱାରରେ ଅସ୍ତ୍ରୋପଚାର, ଏପିସିଓଟୋମି, ଜନ୍ମ ସମୟରେ ଶିଶୁର ଓଜନ କମ୍ ରହିବା ବା ସମୟ ପୂର୍ବରୁ ଶିଶୁ ଜନ୍ମ ହେବା ଇତ୍ୟାଦି ମାତୃ ମୃତ୍ୟୁର କିଛି ପ୍ରମୁଖ କାରଣ ।[୧୨] ବିକାଶୋନ୍ମୁଖୀ ଦେଶମାନଙ୍କରେ ୧୫ ବର୍ଷରୁ କମ୍ ଯୁବତୀମାନଙ୍କ ମୃତ୍ୟୁର ପ୍ରଧାନ କାରଣ ହେଲା ପ୍ରସବ ବା ଗର୍ଭାବସ୍ଥା ସମୟରେ ଉପୁଜିଥିବା ଜଟିଳ ସ୍ୱାସ୍ଥ୍ୟାବସ୍ଥା । ବିକଶିତ ଦେଶଙ୍କ ଅପେକ୍ଷା ବିକାଶୋନ୍ମୁଖୀ ଦେଶମାନଙ୍କର ମହିଳାମାନେ ଅଳ୍ପ ବୟସରେ ଗର୍ଭବତୀ ହୁଅନ୍ତି ଏବଂ ୧୮୦ରେ ଜଣେ ପ୍ରସବ ଓ ଗର୍ଭାବସ୍ଥା ସମୟରେ ଅସୁବିଧା ଭୋଗି ମୃତ୍ୟୁବରଣ କରିଥାନ୍ତି । ବିକଶିତ ଦେଶମାନଙ୍କରେ ୪୯୦୦ରେ ଜଣେ ଯୁବତୀ ଏପରି ଅବସ୍ଥାର ସମ୍ମୁଖୀନ ହୋଇଥାନ୍ତି ।[୧୩] ଯୁକ୍ତରାଷ୍ଟ୍ର ଆମେରିକା ପରି ଦେଶରେ ଅଧିକ ବୟସ୍କା ମହିଳାମାନେ ଗର୍ଭଧାରଣ କରିବା ଦେଖାଯାଏ ଏବଂ ଏଠାକାର କିଛି ରାଜ୍ୟରେ ୪୦ ବର୍ଷରୁ ଅଧିକ ମହିଳାମାନଙ୍କ ମଧ୍ୟରେ ମାତୃ ମୃତ୍ୟୁ ହାର ଅଧିକ ।[୧୦]
ଭିତ୍ତିଭୂମିର ବିକାଶ ଓ ପରିବାରର ସହଯୋଗ ମଧ୍ୟ ପ୍ରସବ ପରିଣାମ କିଛି ମାତ୍ରାରେ ନିୟନ୍ତ୍ରିତ କରିଥାଏ । ସାମାଜିକ ଜୀବନରୁ ଉପେକ୍ଷିତ ଓ ବାସନ୍ଦ ପରିବାରମାନଙ୍କରେ ମାତୃ ମୃତ୍ୟୁ ହାର ଅଧିକ ।[୧୪] ପ୍ରସବ ସମୟରେ କୁଶଳୀ ଓ ଜ୍ଞାନୀ ଧାତ୍ରୀ ନରହିବା, ପ୍ରସବ ପାଇଁ ବହୁ ଦୂର ଯାତ୍ରା କରିବା, ପୂର୍ବରୁ ବହୁ ଶିଶୁଙ୍କୁ ଜନ୍ମ ଦେଇଥିବା ଓ ଚିକିତ୍ସା ସୁବିଧା ସୁଯୋଗ ଉପଲବ୍ଧ ନଥିବା ଇତ୍ୟାଦି ମାତୃ ମୃତ୍ୟୁର ଅନ୍ୟାନ୍ୟ କାରଣ ।
ଅସୁରକ୍ଷିତ ଗର୍ଭପାତ
ଅସୁରକ୍ଷିତ ଗର୍ଭପାତ ମାତୃ ମୃତ୍ୟୁର ଏକ ପ୍ରଧାନ କାରଣ । ୨୦୦୯ ମସିହାରେ ବିଶ୍ୱ ସ୍ୱାସ୍ଥ୍ୟ ସଂଗଠନଦ୍ୱାରା ପ୍ରକାଶିତ ତଥ୍ୟ ଅନୁସାରେ ଅସୁରକ୍ଷିତ ଗର୍ଭପାତରୁ ଉପୁଜୁଥିବା ସ୍ୱାସ୍ଥ୍ୟ ସମସ୍ୟା ଯୋଗୁଁ ବିଶ୍ୱରେ ପ୍ରତି ୮ ମିନିଟରେ ଜଣେ ମହିଳାଙ୍କ ମୃତ୍ୟୁ ଘଟିଥାଏ । ଟର୍ପେଣ୍ଟାଇନ୍ ତେଲ ବା ସୋଡ଼ିୟମ୍ ହାଇପୋକ୍ଲୋରାଇଟ୍ ପରି ବିଷାକ୍ତ ତରଳ ପାନ କରି କିମ୍ବା ଗର୍ଭବତୀ ମହିଳାଙ୍କ ଯୌନାଙ୍ଗକୁ କ୍ଷତି ପହଞ୍ଚାଇ ଗର୍ଭପାତ କରିବାର ଚେଷ୍ଟାକୁ ଅସୁରକ୍ଷିତ ଗର୍ଭପାତ ଶ୍ରେଣୀରେ ଅନ୍ତର୍ଭୁକ୍ତ କରାଯାଇଥାଏ । ଏପରି କରିବାଦ୍ୱାରା ରକ୍ତସ୍ରାବ, ସଂକ୍ରମଣ, ପଚିବା, ପୂଜ ବାହାରିବା ତଥା ଯୌନାଙ୍ଗ କ୍ଷତାକ୍ତ ହେବା ଭଳି ଭୟଙ୍କର ପରିସ୍ଥିତି ସୃଷ୍ଟି ହୋଇପାରେ ।[୧୫]
୨୦୦୭ ମସିହା ବେଳକୁ ବିଶ୍ଳେଷିତ ତଥ୍ୟ ଅନୁସାରେ ଯେଉଁ ସବୁ ମାତୃ ମୃତ୍ୟୁ ଦୁର୍ଘଟଣା ଏଡ଼ାଇବା ସମ୍ଭବପର, ସେମାନଙ୍କ ୧୩% ନିକୃଷ୍ଟ ମାନର ଗର୍ଭପାତ ଚେଷ୍ଟା ଯୋଗୁଁ ବୋଲି ଜଣା ପଡ଼ିଥିଲା । ଏପରିକି ଯେଉଁ ସବୁ ଦେଶରେ ମାତୃ ମୃତ୍ୟୁହାର କମ୍ ସେଠାରେ ମଧ୍ୟ ଏହି ଏକ ନିର୍ଦ୍ଦିଷ୍ଟ କାରଣ ଯୋଗୁଁ ୨୫%ରୁ ଅଧିକ ମୃତ୍ୟୁ ହୋଇଆସିଛି । ତେଣୁ ସମଗ୍ର ବିଶ୍ୱରେ ଅସୁରକ୍ଷିତ ଗର୍ଭପାତ ଚେଷ୍ଟାକୁ ମାତୃ ମୃତ୍ୟୁର ଏକ ବଡ଼ କାରଣ ବୋଲି କହିହେବ ।[୧୬]
ବିକାଶଶୀଳ ଦେଶଙ୍କ ଅପେକ୍ଷା ବିକଶିତ ଦେଶମାନଙ୍କରେ ଗର୍ଭପାତର ସଂଖ୍ୟା ଅଧିକ । ବିଶ୍ୱରେ ହେଉଥିବା ସମସ୍ତ ଗର୍ଭଧାରଣର ୨୬% ଗର୍ଭପାତଦ୍ୱାରା ନଷ୍ଟ କରାଯାଏ ବୋଲି ଏକ ଗବେଷଣାରୁ ଜଣାଯାଇଛି । ଏହି ସମସ୍ତ ଗର୍ଭପାତରୁ ୪୧% ବିକଶିତ ରାଷ୍ଟ୍ର ଓ ୨୩% ବିକାଶଶୀଳ ରାଷ୍ଟ୍ରରେ ଘଟିଥାଏ ।[୧୬]
ବିଶ୍ୱ ସ୍ୱାସ୍ଥ୍ୟ ସଙ୍ଗଠନର ମାପଦଣ୍ଡ ଅନୁସାରେ “ଚିକିତ୍ସାଜ୍ଞାନ ଦୃଷ୍ଟିରୁ ଅଯୋଗ୍ୟ ବ୍ୟକ୍ତିଙ୍କଦ୍ୱାରା ଗର୍ଭପାତ ସମ୍ବନ୍ଧୀୟ ଅସ୍ତ୍ରୋପଚାର କରାଇବା, ଅତି ଅସ୍ୱାସ୍ଥ୍ୟକର ପରିବେଶରେ ଗର୍ଭପାତ ଚେଷ୍ଟା କରିବା” ଅସୁରକ୍ଷିତ ଗର୍ଭପାତ ଶ୍ରେଣୀରେ ପରିଗଣିତ ।[୧୬][୧୭] ଏହି ମାପଦଣ୍ଡ ଅନୁସାରେ ପ୍ରତିବର୍ଷ କରାଯାଉଥିବା ୪ କୋଟି ୫୦ ଲକ୍ଷ ଗର୍ଭପାତରୁ ୧ କୋଟି ୯୦ ଲକ୍ଷ ଗର୍ଭପାତ ଅସୁରକ୍ଷିତ ଶ୍ରେଣୀର ବୋଲି ବିଶ୍ୱ ସ୍ୱାସ୍ଥ୍ୟ ସଙ୍ଗଠନ ଅନୁମାନ କରିଛି । ଏହି ସମସ୍ତ ଅସୁରକ୍ଷିତ ଗର୍ଭପାତର ୯୭% ଶ୍ରେୟ ବିକାଶୋନ୍ମୁଖୀ ରାଷ୍ଟ୍ରମାନଙ୍କର ।[୧୬][୧୮]
ଅସୁରକ୍ଷିତ ଗର୍ଭପାତ ସହ ଜଡ଼ିତ କାରଣ
ସମାଜରେ ନିନ୍ଦା, ଚାକିରୀ ହରାଇବା, ପରିବାରରୁ ବିତାଡ଼ିତ ହେବା ବା ନିଜ ପୁରୁଷ ସାଥୀଦ୍ୱାରା ପରିତ୍ୟକ୍ତ ହେବା ଭୟରେ ବହୁ ମହିଳା ଓ ଅଳ୍ପ ବୟସ୍କା ଯୁବତୀ ଗର୍ଭପାତ କରିବାକୁ ଇଚ୍ଛା କରନ୍ତି ଓ ଏହି ଗର୍ଭପାତ ଅନେକ ସମୟରେ ଅସୁରକ୍ଷିତ ଶ୍ରେଣୀର ମଧ୍ୟ ହୋଇପାରେ ।[୧୮]
ଅସୁରକ୍ଷିତ ଗର୍ଭପାତର ହାର ନିର୍ଣ୍ଣୟ
ବିଶ୍ୱ ସ୍ୱାସ୍ଥ୍ୟ ସଙ୍ଗଠନ ମାନଦଣ୍ଡ ଅନୁସାରେ ଅସୁରକ୍ଷିତ ନିର୍ଣ୍ଣୀତ ଗର୍ଭପାତରେ ଘଟୁଥିବା ମୃତ୍ୟୁ ସଂଖ୍ୟା କିମ୍ବା ପ୍ରତି ୧ ଲକ୍ଷ ଅସ୍ତ୍ରୋପଚାର ଗର୍ଭପାତରେ ଘଟୁଥିବା ମୃତ୍ୟୁର ଅନୁପାତରୁ ଏହି ମାତୃ ମୃତ୍ୟୁ କାରଣର ଆବୃତ୍ତି ଓ ବୃଦ୍ଧି-ହ୍ରାସ ମାତ୍ରା ଜାଣିହେବ ।[୧୮]
ଗର୍ଭପାତ ସମ୍ବନ୍ଧୀୟ ମୃତ୍ୟୁର ତଥ୍ୟ ୪ଟି ସୂତ୍ରରୁ ମିଳି ପାରିବ । ଗୋପନୀୟ ଅନୁସନ୍ଧାନ, ପଞ୍ଜୀକୃତ ତଥ୍ୟ, ଭର୍ବାଲ୍ ଅଟୋପ୍ସିଦ୍ୱାରା ମୃତ୍ୟୁର କାରଣ ଜାଣିବା ଓ ଚିକିତ୍ସାଳୟ ବା ଅନୁଷ୍ଠାନରୁ ପ୍ରାପ୍ତ ତଥ୍ୟ ହେଉଛନ୍ତି ଏହି ୪ଟି ସୂତ୍ର । କାହାର ମୃତ୍ୟୁ ପରେ ସାଧାରଣ ଲୋକଙ୍କୁ ପଚରାଉଚରା କରି ଏକ ସୁବ୍ୟବସ୍ଥିତ ପ୍ରଣାଳୀରେ ମୃତ୍ୟୁର କାରଣ ନିର୍ଣ୍ଣୟ କରିବାକୁ ଭର୍ବାଲ୍ ଅଟୋପ୍ସି କୁହାଯାଏ ।[୧୯]
ପ୍ରାୟ ଦେଶରେ ମାତୃ ମୃତ୍ୟୁ ପରେ ଗୋପନୀୟ ଅନୁସନ୍ଧାନ କରାଯାଏନାହିଁ । ପ୍ରାୟ ସମସ୍ତ ଦେଶରେ ପଞ୍ଜୀକରଣ କାର୍ଯ୍ୟାଳୟର ତଥ୍ୟରୁ ମୃତ୍ୟୁହାର ନିର୍ଣ୍ଣୟ କରିବା ଏକ ସାମାନ୍ୟ ଅନୁସୃତ ପଦ୍ଧତି । କିନ୍ତୁ ପଞ୍ଜୀକରଣ କାର୍ଯ୍ୟାଳୟର ତଥ୍ୟରେ ହାରାହାରି ୩୦-୫୦% ମୃତ୍ୟୁ ପଞ୍ଜୀକୃତ ହୁଏନାହିଁ ।[୧୯] ପଞ୍ଜୀକରଣ ସମ୍ବନ୍ଧରେ ଆଉ ଏକ ବଡ଼ ଚିନ୍ତା ହେଲା ବିଶ୍ୱର ଯେଉଁ ସବୁ ଦେଶରେ ବିଶ୍ୱର ୭୫% ଶିଶୁ ଜନ୍ମ ହୁଏ ସେହି ସବୁ ଦେଶରେ ସୁବ୍ୟବସ୍ଥିତ ପଞ୍ଜୀକରଣ କାର୍ଯ୍ୟାଳୟ ନାହିଁ । ତେଣୁ ଏହି ସବୁ ଦେଶରେ ଘଟୁଥିବା ମାତୃ ମୃତ୍ୟୁ ସମ୍ପର୍କରେ ସବିଶେଷ ତଥ୍ୟ ମିଳୁନଥିବ ବୋଲି ଧରାଯାଇପାରେ । ଭର୍ବାଲ୍ ଅଟୋପ୍ସି ବା ଅନ୍ୟ ସର୍ବେକ୍ଷଣ ପଦ୍ଧତିରେ ମଧ୍ୟ କିଛି ଅସୁବିଧା ରହିଛି । ନିଜ ପରିବାରର ପ୍ରିୟଜନଙ୍କ ମୃତ୍ୟୁ ପରେ ପରିବାରର ଲୋକେ ସର୍ବେକ୍ଷଣ ନିମନ୍ତେ ତଥ୍ୟ ଦେବାପାଇଁ କେତେ ଇଚ୍ଛୁକ, ଲୋକଙ୍କଠାରୁ ତଥ୍ୟ ସଂଗ୍ରହ କରାଯାଉଥିବାରୁ ମୃତ୍ୟୁର ଭୁଲ କାରଣ ନିର୍ଣ୍ଣୟ ଓ ସାଧାରଣରେ ମାତୃ ମୃତ୍ୟୁ ସମ୍ପର୍କୀୟ ତଥ୍ୟ ସଂଗ୍ରହରେ ବିଭିନ୍ନ ବାଧା ପରି ଅସୁବିଧା ରହିପାରେ । ଗର୍ଭାବସ୍ଥାରେ କିଛି ଜଟିଳତା ବା ଅସାମାନ୍ୟ ପରିସ୍ଥିତି ସୃଷ୍ଟି ହେଉଥିଲେ ମହିଳାମାନେ ଉତ୍ତମ ସୁବିଧାଯୁକ୍ତ ଚିକିତ୍ସାଳୟର ସହାୟତା ଲୋଡ଼ନ୍ତି । କିନ୍ତୁ ସାମାଜିକ ଲଜ୍ଜା ବା ନିନ୍ଦାକୁ ଭୟ କରି ଏସବୁ ତଥ୍ୟ ପ୍ରକାଶ କରାନଯାଇପାରେ । କିଛି ଦେଶରେ ଗର୍ଭପାତକୁ ନେଇ କଡ଼ା ନିୟମ ରହିଥିବାରୁ ଏପରି ତଥ୍ୟ ଅପ୍ରକାଶ୍ୟ ହୋଇପଡ଼େ ।[୧୯] ବେଳେବେଳେ ମାତୃ ମୃତ୍ୟୁ ଓ ଗର୍ଭପାତ ସମ୍ପର୍କରେ ତଥ୍ୟଗତ ତ୍ରୁଟି ମଧ୍ୟ ଦେଖାଦେଇପାରେ । ଗର୍ଭପାତର ପଦ୍ଧତି ସୁରକ୍ଷିତ ବା ଅସୁରକ୍ଷିତ ତାହା ତଥ୍ୟଗତ ତ୍ରୁଟି ଯୋଗୁଁ ସ୍ପଷ୍ଟ ଜଣାପଡ଼େ ନାହିଁ ।[୧୯]
ଅସୁରକ୍ଷିତ ଗର୍ଭପାତର ପ୍ରତିରୋଧ
ଯେଉଁ ସବୁ ଦେଶରେ ଗର୍ଭପାତ ଆଇନସମ୍ମତ ସେଠାରେ ଗର୍ଭବତୀ ନାରୀଙ୍କୁ ସୁରକ୍ଷିତ ଓ ଉତ୍ତମ ମାନର ସୁବିଧା ଉପଲବ୍ଧ କରାଇ ଏହି ସମସ୍ୟାର କିଛି ମାତ୍ରାରେ ନିରାକରଣ କରାଯାଇପାରେ ।[୧୮] ଗର୍ଭନିରୋଧକ ବ୍ୟବହାର ସମ୍ପର୍କରେ ସଚେତନତା ସୃଷ୍ଟି କରାଇଲେ ଅସୁରକ୍ଷିତ ଗର୍ଭପାତଜନିତ ସମସ୍ୟା ହ୍ରାସ ପାଇବା ସମ୍ଭବପର । ପ୍ରଜନନ ଓ ମହିଳାଙ୍କ ସ୍ୱାସ୍ଥ୍ୟ ସମ୍ବନ୍ଧୀୟ ଶିକ୍ଷା ବିଦ୍ୟାଳୟ ସ୍ତରରୁ ଛାତ୍ରଛାତ୍ରୀଙ୍କ ମଧ୍ୟରେ ଅଧିକ ସଚେତନତା ସୃଷ୍ଟି କରିବାରେ ସଫଳ ହେବ । ଗର୍ଭନିରୋଧକ ସଚେତନତା ସହ ଏହାର ସୁଲଭତା ମଧ୍ୟ ବିଚାରଯୋଗ୍ୟ ।[୧୫] ଉତ୍ତମ ମାନର ଚିକିତ୍ସାଳୟ ମଧ୍ୟ ସୁରକ୍ଷିତ ଗର୍ଭପାତ ଦିଗରେ ସହାୟକ ହେବ ।[୨୦]
ତ୍ରିକୋଣୀୟ ବିଳମ୍ବ ମଡେଲ୍
ଗର୍ଭବତୀ ଓ ମହିଳାଙ୍କ ସ୍ୱାସ୍ଥ୍ୟ କ୍ଷେତ୍ରରେ ତିନୋଟି ପ୍ରକାରର ବିଳମ୍ବକୁ ଏଡ଼ାଇବା ଅତ୍ୟନ୍ତ ଜରୁରୀ । ତ୍ରିକୋଣୀୟ ବିଳମ୍ବ ମଡେଲ୍ (three delays model) ଏହି ତତ୍ତ୍ୱ ଉପରେ ପର୍ଯ୍ୟବସିତ ।[୨୧] ଏହି ତିନୋଟି ପ୍ରକାରର ବିଳମ୍ବ ହେଲେ :
- ବିଳମ୍ବରେ ଯତ୍ନ ଲୋଡ଼ିବା (ଅବହେଳା ବା ଅଜ୍ଞାନତା ଯୋଗୁଁ ବହୁ ସମୟ ପ୍ରତୀକ୍ଷା ପରେ ଯତ୍ନ ଲୋଡ଼ିବା) : ଗର୍ଭବତୀ ମହିଳାଙ୍କ ନିଜର, ପରିବାର ସଦସ୍ୟଙ୍କର, ସାଙ୍ଗସାଥୀଙ୍କର ବା ଅନ୍ୟ କାହାର ନିଷ୍ପତ୍ତିରୁ ଯତ୍ନ ଲୋଡ଼ିବାରେ ବିଳମ୍ବ ଘଟିପାରେ ।[୨୨] ଜ୍ଞାନ ଓ ସଚେତନତାର ଅଭାବ, ଅର୍ଥାଭାବ ଓ କିଛି ମହିଳାଙ୍କ କ୍ଷେତ୍ରରେ ପରିବାରରୁ ଅନୁମତି ନମିଳିବା ପର୍ଯ୍ୟନ୍ତ ଅପେକ୍ଷା କରିବା ଏପରି ବିଳମ୍ବର କାରଣ ।[୨୧][୨୨]
- ବିଳମ୍ବରେ ଚିକିତ୍ସାଳୟରେ ବା ଯତ୍ନ ନିକଟରେ ପହଞ୍ଚିବା (ଭିତ୍ତିଭୂମିର ଅଭାବ, ଅବହେଳା ବା ସଚେତନତା ଅଭାବରୁ ବିଳମ୍ବରେ ଚିକିତ୍ସାଳୟ ପହଞ୍ଚିବା) : ବିଳମ୍ବରେ ଚିକିତ୍ସାଳୟରେ ବା ଯତ୍ନ ନିକଟରେ ପହଞ୍ଚିବାର ପ୍ରମୁଖ କାରଣମାନ ହେଲା - ଚିକିତ୍ସାଳୟ ପର୍ଯ୍ୟନ୍ତ ଗମନାଗମନ ବ୍ୟବସ୍ଥାର ଅଭାବ, ଆଖପାଖରେ ଚିକିତ୍ସା ବ୍ୟବସ୍ଥା ନଥିବା କିମ୍ବା ଚିକିତ୍ସା ବିଜ୍ଞାନ ଉପରେ ଅବିଶ୍ୱାସ ।[୨୩]
- ଯଥେଷ୍ଟ ଓ ଆବଶ୍ୟକୀୟ ଯତ୍ନ ମିଳିବାରେ ବିଳମ୍ବ[୨୨] : ପ୍ରଶିକ୍ଷିତ ଚିକିତ୍ସକ ବା ଅନ୍ୟ କର୍ମଚାରୀଙ୍କ ଅଭାବ, ସମସ୍ତ ଆବଶ୍ୟକୀୟ ଚିକିତ୍ସା ସାମଗ୍ରୀର ଯୋଗାଣ ବ୍ୟବସ୍ଥାର ଅଭାବ ତଥା ପରିସ୍ଥିତିର ଗମ୍ଭୀରତା ବୁଝିବାରେ ଅବହେଳା ଏପରି ବିଳମ୍ବର କାରଣ ହୋଇପାରନ୍ତି ।[୨୧][୨୨]
ତ୍ରିକୋଣୀୟ ବିଳମ୍ବ ମଡେଲ୍ରୁ ଜଣାପଡ଼େ ଯେ ଏପରି ଅନେକ ସାମାଜିକ, ଅର୍ଥନୈତିକ, ସାଂସ୍କୃତିକ କାରକ ଓ ସେମାନଙ୍କ ଯୋଗୁଁ ସୃଷ୍ଟ ଜଟିଳ ପରିସ୍ଥିତି ମାତୃ ମୃତ୍ୟୁର କାରଣ ହୋଇପାରନ୍ତି ।[୨୧]
ପ୍ରତିରୋଧ
ବିଂଶ ଶତାବ୍ଦୀରେ ପ୍ରସବ ସମୟରେ ମାତୃ ମୃତ୍ୟୁ ବହୁ ମାତ୍ରାରେ ହ୍ରାସ ପାଇଛି । ପାରମ୍ପରିକ ଭାବେ ପ୍ରାୟ ପ୍ରତି ୧୦୦ଟି ଶିଶୁ ଜନ୍ମରେ ଜଣେ ମାତା ପ୍ରାଣ ହରାଉଥିଲେ ବୋଲି ଅନୁମାନ କରାଯାଇଥିଲା ।[୨୪] ଉନବିଂଶ ଶତାବ୍ଦୀରେ ମାତୃ ମୃତ୍ୟୁ ହାର ଖୁବ୍ ଅଧିକ ରହିଥିଲା; କିଛି ଶିଶୁ ଜନ୍ମ ଚିକିତ୍ସାଳୟରେ ଏହି ହାର ୪୦% ପର୍ଯ୍ୟନ୍ତ ବୃଦ୍ଧି ପାଇଥିଲା । କିନ୍ତୁ ବିଂଶ ଶତାବ୍ଦୀର ଆରମ୍ଭରେ ଏହି ହାର କମି ୧୦୦ରେ ୧ଟି ମାତୃ ମୃତ୍ୟୁକୁ ପହଞ୍ଚିଥିଲା । ପ୍ରତିବର୍ଷ ପ୍ରାୟ ୩୦୩୦୦୦ଟି ମାତୃ ମୃତ୍ୟୁ ହୁଏ ବୋଲି ୨୦୧୫ ମସିହାରେ ପ୍ରକାଶିତ ଏକ ରିପୋର୍ଟରେ କୁହାଯାଇଥିଲା ।[୨୫] ଜନସ୍ୱାସ୍ଥ୍ୟ ଶିବିର, ବୈଷୟିକ ଜ୍ଞାନକୌଶଳର ପ୍ରୟୋଗ ଏବଂ ଆବଶ୍ୟକୀୟ ନୀତିନିୟମ ପ୍ରଣୟନ କରି ବିଶ୍ୱରେ ମାତୃ ମୃତ୍ୟୁ ହାରକୁ ନିୟନ୍ତ୍ରିତ କରିହେବ । ୧୯୯୦ ମସିହାରୁ ୨୦୧୨ ମସିହା ମଧ୍ୟରେ ଶିଶୁ ଓ ମାତାଙ୍କ ଯତ୍ନ ଦିଗରେ ବିକାଶଶୀଳ ଦେଶମାନଙ୍କରେ ବହୁ ପଦକ୍ଷେପ ନିଆଯାଇଥିଲେ ମଧ୍ୟ ବିକଶିତ ରାଷ୍ଟ୍ରଙ୍କ ତୁଳନାରେ ମାତୃ ମୃତ୍ୟୁ ହାର ଅଧିକ ରହିଛି ।[୨୬]
- ଚିକିତ୍ସା ସମ୍ବନ୍ଧୀୟ ବୈଷୟିକ ଜ୍ଞାନର ବିକାଶ : ଚିକିତ୍ସା ସମ୍ବନ୍ଧୀୟ ବୈଷୟିକ ଜ୍ଞାନର ବିକାଶ ଯୋଗୁଁ ରକ୍ତ ଟ୍ରାନ୍ସଫ୍ୟୁଜନ୍ ପରି ପଦ୍ଧତି ଶୀଘ୍ର କରାଯାଇପାରୁଛି । ଗର୍ଭବତୀରୁ ମାତା ହେବା ପର୍ଯ୍ୟନ୍ତ ମହିଳାଙ୍କ ସ୍ୱାସ୍ଥ୍ୟର ଉତ୍କୃଷ୍ଟ ଯତ୍ନ ନିଆଯାଉଛି । କିଛି ବୈଷୟିକ ଜ୍ଞାନ କୌଶଳ ସମ୍ବଳହୀନ ପରିବେଶରେ ମଧ୍ୟ ମାତୃ ମୃତ୍ୟୁ ନିୟନ୍ତ୍ରଣରେ ସହାୟକ ହେଉଛନ୍ତି । ନନ୍-ନ୍ୟୁମାଟିକ୍ ଆଣ୍ଟି-ଶକ୍ ଗାର୍ମେଣ୍ଟ୍ ନାମକ ଅଳ୍ପ ଦାମର ଯନ୍ତ୍ର ପ୍ରସବ କରିଥିବା ଜନନୀଙ୍କ ରକ୍ତ କ୍ଷୟ ରୋକିବାରେ ଓ ତାଙ୍କ ସ୍ୱାସ୍ଥ୍ୟାବସ୍ଥା ସ୍ଥିର ରଖିବାରେ ସାହାଯ୍ୟ କରେ ।[୨୭] କଣ୍ଡୋମ୍ ବ୍ୟବହାରଦ୍ୱାରା ମଧ୍ୟ ପ୍ରସବ ପରବର୍ତ୍ତୀ ରକ୍ତସ୍ରାବକୁ ନିୟନ୍ତ୍ରିତ କରାଯାଇପାରିବ ।[୨୮]

- ଉନ୍ନତ ଔଷଧ ଓ ଯତ୍ନ : ଔଷଧର ବ୍ୟବହାରଦ୍ୱାରା ମଧ୍ୟ ମାତୃ ମୃତ୍ୟୁର ନିୟନ୍ତ୍ରଣ କରିହେବ । ପ୍ରସବ ପରବର୍ତ୍ତୀ ରକ୍ତସ୍ରାବକୁ ଅଟକାଇବା ପାଇଁ “ଇଞ୍ଜେକ୍ଟେବଲ୍ ଅକ୍ସିଟୋସିନ୍” ବ୍ୟବହାର କରିହେବ ।[୮] ଆଣ୍ଟିବାୟୋଟିକ୍ ଔଷଧ ପ୍ରସବ ପରବର୍ତ୍ତୀ ସଂକ୍ରମଣର ପ୍ରତିଷେଧରେ ସମର୍ଥ ହୁଏ । ଅତି ଗରିବ ଦେଶମାନଙ୍କରେ ମଧ୍ୟ ବହୁମୁଖୀ ଆଣ୍ଟିବାୟୋଟିକ୍ ଔଷଧ ସେବନଦ୍ୱାରା ପ୍ରସବ ପରବର୍ତ୍ତୀ ସଂକ୍ରମଣର ନିରାକରଣ ଓ ଉପଚାର ଏବେ ଏକ ସାମାନ୍ୟ ବିଷୟ ।[୨୯] ମ୍ୟାଗ୍ନେସିୟମ୍ ସଲଫେଟ୍ ପରି ଔଷଧର ବ୍ୟବହାର କରି ଏକ୍ଲାମ୍ପସିଆରେ ମୃତ୍ୟୁବରଣ କରୁଥିବା ମାତାମାନଙ୍କ ଜୀବନ ବଞ୍ଚାଯାଇ ପାରିବ ।[୮]
- ସୁଲଭ ଓ ମାଗଣା ଜନସ୍ୱାସ୍ଥ୍ୟ ଶିବିର : ଜନସ୍ୱାସ୍ଥ୍ୟ ଶିବିରମାନଙ୍କ ମାଧ୍ୟମରେ ତଥ୍ୟ ସଂଗ୍ରହ, ମାତୃ ମୃତ୍ୟୁର କାରଣ ନିର୍ଣ୍ଣୟ ଓ ନିରାକରଣ ଉପାୟ କିପରି କାର୍ଯ୍ୟକାରୀ କରାଯିବ ଇତ୍ୟାଦି ବିବିଧ ଲକ୍ଷ୍ୟ ପୂରଣ କରାଯାଇ ପାରିବ ।[୩୦]
ମାତୃ ମୃତ୍ୟୁର ବିଶ୍ଳେଷଣ ପାଇଁ ଜନସ୍ୱାସ୍ଥ୍ୟ ଶିବିର ଏକ ଉତ୍ତମ ମାଧ୍ୟମ । ମାତୃ ମୃତ୍ୟୁ ନିରୀକ୍ଷଣ ସମିତି ଗଠନ କରି ମାତୃ ମୃତ୍ୟୁର କାରଣ ନିର୍ଣ୍ଣୟ ଓ ଏହାର ନିୟନ୍ତ୍ରଣ କରିହେବ । ସଂଗୃହୀତ ତଥ୍ୟର ବିଶ୍ଳେଷଣ କରି ବହୁ ଆବଶ୍ୟକୀୟ ପଦକ୍ଷେପ ନେବା ସହିତ ଭବିଷ୍ୟତରେ ମାତୃ ମୃତ୍ୟୁ ହାରକୁ କମ୍ କରାଯାଇପାରେ । ଏହି ସମିତିମାନ ବିଭିନ୍ନ କାରକକୁ ଧ୍ୟାନରେ ରଖି ମାତୃ ମୃତ୍ୟୁର କାରଣ ସବୁ ନିର୍ଦ୍ଧାରଣ କରନ୍ତି ଓ ଏହା ସମ୍ପର୍କରେ ଏକ ବିସ୍ତୃତ ଚିତ୍ର ପ୍ରଦାନ କରିଥାନ୍ତି ।[୩୧]
ଯୁକ୍ତରାଷ୍ଟ୍ର ଆମେରିକାରେ ମାତୃ ମୃତ୍ୟୁ ନିରୀକ୍ଷକ ସମିତି ଓ ଘରୋଇ ବା ସରକାରୀ ଅନୁଷ୍ଠାନମାନଙ୍କ ମିଳିତ ଉଦ୍ୟମରେ ଗର୍ଭବତୀ ଓ ପ୍ରସବ ପରବର୍ତ୍ତୀ ଯତ୍ନ ଦିଗରେ ଚେଷ୍ଟା କରାଯାଉଛି । ଚିକିତ୍ସା ଅନୁଷ୍ଠାନ, ଘରୋଇ ବା ସରକାରୀ ଚିକିତ୍ସକ, ନିରୀକ୍ଷକ ସମିତି ସଭିଏଁ ମିଶି “ପେରିନାଟାଲ୍ କ୍ୱାଲିଟି କୋଲାବୋରେଟିଭ୍ (perinatal quality collaborative-PQC)” ଗଠନ କରନ୍ତି ଓ ଗର୍ଭବତୀ ଓ ମାତାମାନଙ୍କ ଯତ୍ନର ମାନ ଉନ୍ନତିରେ ସହଯୋଗୀ ହୋଇଥାନ୍ତି । ଏପରି ମିଳିତ ଉଦ୍ୟମ ଯୋଗୁଁ କାଲିଫର୍ଣ୍ଣିଆ ପରି ରାଜ୍ୟରେ ମାତୃ ମୃତ୍ୟୁ ହାର ୫୦% କମାଇବାରେ ସଫଳତା ମିଳିଛି । ପ୍ରସବ ପରବର୍ତ୍ତୀ ରକ୍ତସ୍ରାବ ଓ ଉଚ୍ଚ ରକ୍ତଚାପ ସମ୍ପର୍କରେ ସଚେତନ କରାଇବା ପାଇଁ PQCଦ୍ୱାରା ରିଭ୍ୟୁ ଗାଇଡ୍ ପ୍ରଦାନ କରାଯାଏ । ଏହି ଉଦ୍ୟମ ଯୋଗୁଁ ଇଲିନୋଇସ୍ ଓ ଫ୍ଲୋରିଡ଼ାରେ ମଧ୍ୟ ମାତୃ ମୃତ୍ୟୁ ନିୟନ୍ତ୍ରଣ କରାଯାଇ ପାରିଛି ।[୩୨]
ଗର୍ଭଧାରଣ ପୂର୍ବରୁ ମାତୃ ମୃତ୍ୟୁ ରୋକିବାର ସଚେତନତା ସୃଷ୍ଟି ପାଇଁ ମଧ୍ୟ ଚେଷ୍ଟା କରାଯାଏ । ପରିବାର ନିୟୋଜନ, ପ୍ରଜନନ ସମ୍ବନ୍ଧୀୟ ସ୍ୱାସ୍ଥ୍ୟସେବା, ଅବାଞ୍ଛିତ ଗର୍ଭଧାରଣ ପରେ ସୁରକ୍ଷିତ ଗର୍ଭପାତ ପଦ୍ଧତି ସମ୍ପର୍କରେ ଲୋକଙ୍କୁ ସଚେତନ କରାଯାଉଛି ।[୩୦] ଭାରତ, ବ୍ରାଜିଲ, ମେକ୍ସିକୋ ପରି ଦେଶମାନଙ୍କରେ ଏପରି ପଦକ୍ଷେପରୁ ସୁଫଳ ମିଳିଛି ।[୩୩] ପୁଣି ଯୌନଶିକ୍ଷାଦ୍ୱାରା ଅବାଞ୍ଛିତ ଗର୍ଭଧାରଣ ଓ ଯୌନ ସଂକ୍ରମିତ ରୋଗଙ୍କ ପ୍ରତିଷେଧ ତଥା ନିରାକରଣ ସମ୍ଭବପର । ଯୌନ ସଂକ୍ରମଣ କମିଲେ ଅଥାନ ଗର୍ଭଧାରଣକୁ ମଧ୍ୟ ରୋକାଯାଇ ପାରିବ ।[୩୪] ୨୦ ବର୍ଷରୁ ଅଧିକ ବୟସ୍କା ଯୁବତୀଙ୍କ କ୍ଷେତ୍ରରେ ଗର୍ଭଧାରଣ ସମ୍ବନ୍ଧୀୟ ସମସ୍ୟା ଦେଖାଦେବାର କମ୍ ସମ୍ଭାବନା ରହିଥାଏ । ତେଣୁ ଅଳ୍ପ ବୟସ୍କା ତରୁଣୀମାନଙ୍କୁ ଏହି ସଙ୍କଟରୁ ବଞ୍ଚାଇବା ପାଇଁ ସେମାନଙ୍କ ମଧ୍ୟରେ ସଚେତନତା ସୃଷ୍ଟି କରିବା ଅତ୍ୟନ୍ତ ଜରୁରୀ । ଶିକ୍ଷିତ ମହିଳାମାନେ ନିଜ ସ୍ୱାସ୍ଥ୍ୟର ଯତ୍ନ ନେବାରେ ଓ ଠିକ୍ ସମୟରେ ସାହାଯ୍ୟ ଲୋଡ଼ିବାରେ ସଫଳ ହୋଇଥାନ୍ତି ।[୩୦]
- ସ୍ୱାସ୍ଥ୍ୟଗତ ନୀତି ପ୍ରଣୟନ ଓ ପାଳନ
ମିଳିତ ଜାତିସଂଘର “ସହସ୍ରାବ୍ଦି ବିକାଶ ଲକ୍ଷ୍ୟ (Millennium Development Goals”) ନୀତିରେ ମାତାମାନଙ୍କ ସ୍ୱାସ୍ଥ୍ୟକୁ ମଧ୍ୟ ଅନ୍ତର୍ଭୁକ୍ତ କରାଯାଇଥିଲା । ୨୦୩୦ ମସିହା ସୁଦ୍ଧା ନିଜର ବିକାଶମୂଳକ ଲକ୍ଷ୍ୟ ପୂରଣ କରିବା ପାଇଁ ୨୦୧୨ ମସିହା ମିଳିତ ଜାତିସଂଘ ସମ୍ମିଳନୀରେ ଏହି ପ୍ରଚେଷ୍ଟା ଆରମ୍ଭ କରାଯାଇଥିଲା । ରହିଥିବା ୧୭ଟି ସଷ୍ଟେନେବଲ୍ ଡେଭେଲପମେଣ୍ଟ୍ ଗୋଲ୍ (SDG)ରୁ ତୃତୀୟ ଲକ୍ଷ୍ୟଟି ହେଉଛି ସବୁ ବର୍ଗର ଲୋକ ସୁସ୍ଥ ଓ ସୁଖୀ ରୁହନ୍ତୁ ।[୩୫] ଏଥିରେ ଅନ୍ତର୍ଭୁକ୍ତ ଏକ ଲକ୍ଷ୍ୟ ହେଲା ବିଶ୍ୱ ସ୍ତରରେ ମାତୃ ମୃତ୍ୟୁ ହାର ହ୍ରାସ ପାଉ ଏବଂ ଏହି ହାର ପ୍ରତି ଲକ୍ଷେ ଶିଶୁ ଜନ୍ମରେ ୭୦ରୁ କମ୍ ହୋଇଯାଉ । ୨୦୦୫ ମସିହାରେ ୬୨% ଶିଶୁ ଜନ୍ମରେ କୁଶଳୀ ଧାତ୍ରୀ ବା ସହଯୋଗୀ ରହୁଥିବା ବେଳେ ୨୦୧୮ ବେଳକୁ ୮୦% ଶିଶୁ ଜନ୍ମରେ କୁଶଳୀ ସହଯୋଗୀ ଉପସ୍ଥିତ ରହୁଛନ୍ତି, ଯାହା ଏକ ବୃହତ୍ ଉପଲବ୍ଧି ।[୩୬]
ବିଭିନ୍ନ ରାଷ୍ଟ୍ରୀୟ ଓ ସ୍ଥାନୀୟ ସରକାର ମଧ୍ୟ ଏ ଦିଗରେ ପଦକ୍ଷେପ ନେଇଛନ୍ତି । ଓଭର୍ସିଜ୍ ଡେଭେଲପମେଣ୍ଟ୍ ଇନ୍ଷ୍ଟିଚ୍ୟୁଟ୍ ନାମକ ଏକ ସଂସ୍ଥାର ଗବେଷକମାନେ ରୁଆଣ୍ଡା, ମାଲାୱି, ନାଇଜର ଓ ଉଗାଣ୍ଡା ପ୍ରଭୃତି ଦେଶରେ ମାତୃ ସ୍ୱାସ୍ଥ୍ୟ ସମ୍ପର୍କିତ ବ୍ୟବସ୍ଥାର ଅନୁଧ୍ୟାନ କରିଥିଲେ ।[୩୭] ଅନ୍ୟ ତିନି ଦେଶ ତୁଳନାରେ ରୁଆଣ୍ଡାରେ ମାତୃମୃତ୍ୟୁ ହାର ଯଥେଷ୍ଟ ମାତ୍ରାରେ ହ୍ରାସ ପାଇଛି । ସମସ୍ତ ମାତୃ ସ୍ୱାସ୍ଥ୍ୟ ସମ୍ପର୍କିତ ନୀତିର ନିରନ୍ତର ଅନୁଧ୍ୟାନ, ମାତୃ ସ୍ୱାସ୍ଥ୍ୟ ସେବାର ମାନକୀକରଣ ଓ ସମସ୍ତ ସୁରକ୍ଷିତ ସ୍ଥାନୀୟ ସମାଧାନକୁ ପ୍ରୋତ୍ସାହିତ କରିବାଦ୍ୱାରା ମାତୃ ମୃତ୍ୟୁ ହାରରେ ସୁଧାର ଅଣାଯାଇପାରିବ ବୋଲି ଏହି ତିନି ଦେଶରେ ହୋଇଥିବା ଗବେଷଣାରୁ ଜଣାପଡ଼ିଲା ।
ଏଡ୍ସ୍ ଓ ମ୍ୟାଲେରିଆ ପରି ରୋଗ ପାଇଁ ମିଳୁଥିବା ଆର୍ଥିକ ସହାୟତା ତୁଳନାରେ ମାତୃ ମୃତ୍ୟୁ ପାଇଁ ମିଳୁଥିବା ଆର୍ଥିକ ସହାୟତା ଖୁବ୍ କମ୍ ।[୩୮] ମାତୃ ସ୍ୱାସ୍ଥ୍ୟ ଓ ଶିଶୁ ସ୍ୱାସ୍ଥ୍ୟ ସେବାର ଆର୍ଥିକ ସହାୟତା ମିଶାଇ ଦିାଯାଉଥିବାରୁ ମାତୃ ସ୍ୱାସ୍ଥ୍ୟ ପାଇଁ ନିର୍ଦ୍ଦିଷ୍ଟ ରୂପେ କେତେ ସହାୟତା ମିଳେ, ତାହା କହିବା କଷ୍ଟ । କିନ୍ତୁ ତଥାପି ବିଶ୍ୱ ସ୍ତରରେ ମାତୃ ମୃତ୍ୟୁ ହାର ହ୍ରାସ ପାଇ ଆସୁଛି ।[୩୯]
ଯେଉଁ ସବୁ ଦେଶର ଆଇନ୍ ଅନୁସାରେ ଗର୍ଭପାତକୁ ଅପରାଧ ବୋଲି ଧରାଯାଏ, ସେ ସବୁ ଦେଶରେ ପରିବାର ନିୟୋଜନ ସେବା ଓ ମହିଳାଙ୍କ ପାଇଁ ଉଦ୍ଦିଷ୍ଟ ଅନ୍ୟାନ୍ୟ ସେବା ସୁଲଭ ହେବା ଉଚିତ୍ । ନୀତି ପ୍ରଣୟନ କରି ତଥ୍ୟ ସଂଗ୍ରହ କରି ମାତୃ ସ୍ୱାସ୍ଥ୍ୟ ସେବାର ନିରୀକ୍ଷଣ କରିହେବ ।[୧୬]
