हृदयाघात
रोधगलन (MI) या तीव्र रोधगलन (AMI) को आमतौर पर हृदयाघात (हार्ट अटैक) या दिल के दौरे के रूप में जाना जाता है, जिसके तहत दिल के कुछ भागों में रक्त संचार में बाधा होती है, जिससे दिल की कोशिकाएं मर जाती हैं। यह आमतौर पर कमजोर धमनीकलाकाठिन्य पट्टिका के विदारण के बाद परिहृद्-धमनी के रोध (रूकावट) के कारण होता है, जो कि लिपिड (फैटी एसिड) का एक अस्थिर संग्रह और धमनी पट्टी में श्वेत रक्त कोशिका (विशेष रूप से बृहतभक्षककोशिका) होता है। स्थानिक-अरक्तता के परिणामस्वरूप (रक्त संचार में प्रतिबंध) और ऑक्सीजन की कमी होती है, अगर लम्बी अवधि तक इसे अनुपचारित छोड़ दिया जाए, तो हृदय की मांसपेशी ऊतकों (मायोकार्डियम) की क्षति या मृत्यु (रोधगलन) हो सकती है।
| Myocardial infarction वर्गीकरण व बाहरी संसाधन | |
 | |
|---|---|
| Diagram of a myocardial infarction (2) of the tip of the anterior wall of the heart (an apical infarct) after occlusion (1) of a branch of the left coronary artery (LCA, right coronary artery = RCA). | |
| आईसीडी-१० | I21.-I22. |
| आईसीडी-९ | 410 |
| रोग डाटाबेस | 8664 |
| मेडलाइन+ | 000195 |
| ई-मेडिसिन | med/1567 emerg/327 ped/2520 |
| एमईएसएच | D009203 |
तीव्र रोधगलन के शास्त्रीय लक्षणों में अचानक छाती में दर्द, (आमतौर पर बाएं हाथ या गर्दन के बाएं ओर), सांस की तकलीफ, मिचली, उल्टी, घबराहट, पसीना और चिंता (अक्सर कयामत आसन्न भावना के रूप में वर्णित) शामिल हैं.[1] महिलाओं को पुरुषों के मुकाबले कम विशिष्ट लक्षण अनुभव हो सकता है, आमतौर पर सांस की कमी, थकान, अपच और कमजोरी.[2] सभी रोधगलन दौरे सीने में दर्द या अन्य लक्षण के बिना लगभग एक चौथाई "निष्क्रिय" होते हैं.
उपलब्ध दिल पेशी के क्षति का पता लगाने के नैदानिक परीक्षणों में इलेक्ट्रोकार्डियोग्राम (ईसीजी), इकोकार्डियोग्राफी और विभिन्न रक्त परीक्षण शामिल होते हैं. सबसे अक्सर इस्तेमाल किया जाने वाला मार्कर क्रिएटाइन किनेस-MB (CK-MB) और ट्रोपोनिनt स्तर हैं. संदिग्ध तीव्र रोधगलन के लिए तत्काल इलाज में ऑक्सीजन, एस्पिरिन, और उपजिह्वा नाइट्रोग्लिसरीन शामिल हैं.[3]
एसटीईएमआई (एसटी उत्कर्ष एमआई) के अधिकांश मामलों को थ्रंबोलाइसिस या पर्क्युटेनिएस कोरोनरी इंटरवेंशन (पीसीआई) के साथ इलाज किया जाता है. NSTEMI (गैर-एसटी उत्कर्ष एमआई) को दवा के साथ प्रबंधित किया जाना चाहिए, हालांकि अस्पताल प्रवेश के दौरान PCI का अक्सर इस्तेमाल किया जाता है. वे लोग जिनमें कई रुकावटें और जो अपेक्षाकृत स्थिर रहे हैं, या कुछ आपातकालीन मामलों में, बाईपास सर्जरी एक विकल्प हो सकता है.
दुनिया भर में पुरुषों और महिलाओं दोनों के लिए मौत के मुख्य कारणों में से दिल के दौरा प्रमुख होता है.[4] महत्वपूर्ण जोखिम कारक पूर्व के हृदय रोग, बड़ी आयु, तम्बाकू धूम्रपान के कुछ लिपिड के उच्च रक्त दबाव (ट्राइग्लिसराइड, कम घनत्व लेपोप्रोटीन) और उच्च घनत्व के लेपोप्रोटीन (एचडीएल) के निम्न स्तर, मधुमेह, उच्च रक्तचाप,, मोटापा, गुर्दे की पुरानी बीमारी, हृदय की विफलता, अत्यधिक शराब की खपत, ड्रग्स (कोकीन और मेथमपेटामाइन) के दुरुपयोग और पुरानी उच्च तनाव का स्तर हैं.[5][6]
वर्गीकरण
तीव्र रोधगलन के दो बुनियादी प्रकार होते हैं:
- ट्रांसमुरल : धमनीकलाकाठिन्य के साथ संबद्ध है जिसमें प्रमुख कोरोनरी धमनी शामिल है. इसे पूर्वकाल, पीछे, या हीन में उप-वर्गीकृत किया जा सकता है. दिल पेशी के सम्पूर्ण मोटाई के माध्यम से ट्रांसमुरल दौरे विस्तारित होते हैं और आमतौर पर क्षेत्र के रक्त संचार का सम्पूर्ण अन्तर्रोध से परिणाम सामने आते हैं.[7]
- सुबेंडोकार्डियल : बाईं वेंट्रिकुलर, निलय पट, या इल्लों से भरे हुए मांसपेशियों के सुबेंडोकार्डियल दीवारों में छोटे क्षेत्रों को शामिल किया जाता है. सुबेंडोकार्डियल दौरे को स्थानीय रूप से कम रक्त की आपूर्ति के एक परिणाम के रूप में समझा जाता है, संभवतः कोरोनरी धमनियों की एक संकुचन से माना जाता है. सुबेंडोकार्डियल क्षेत्र दिल की रक्त आपूर्ति से दूर होता है और इस प्रकार के अतिसंवेदनशील के लिए अधिक विकृति है.[7]
चिकित्सकीय, एक रोधगलन को ईसीजी परिवर्तन के आधार पर एक एसटी ऊंचाई एमआई (STEMI) बनाम एक गैर-एसटी ऊंचाई एमआई (गैर-STEMI) के रूप में वर्गीकृत किया जा सकता है.[8]
अचानक हृदय मौत का वर्णन करने के लिए कभी-कभी "दिल का दौरा" वाक्यांश का इस्तेमाल गलत तरीके से किया जाता है जो कि तीव्र रोधगलन के परिणामस्वरूप हो सकता है या नहीं भी हो सकता है. दिल का दौरा इससे अलग होता है, लेकिन पूर्णहृद्रोध का कारण हो सकता है जो कि दिल की धड़कन और असामान्य धड़कन हृद्-अतालता को रोकता है. साथ ही यह हृद्पात से भी अलग होता है, जिसमें दिल को पंप करने में असमर्थ होता है; गंभीर रोधगलन से हृद्पात हो सकता है, लेकिन ऐसा होना जरूरी नहीं है. [उद्धरण चाहिए]
2007 में एक आम सहमति के दस्तावेज़ ने रोधगलन को मुख्य रूप से पांच प्रकारों में वर्गीकृत किया है:[9]
- प्रकार 1 - पट्टिका कटाव और / या विदारण, दरार, या विच्छेदन जैसे प्राथमिक कोरोनरी घटना के कारण स्थानिक-अरक्तता से संबंधित सहज रोधगलन.
- प्रकार 2 -ऑक्सीजन की बढ़ती मांग या आपूर्ति में कमी के कारण स्थानिक-अरक्तता के लिए रोधगलन माध्यमिक होती है, जैसे कोरोनरी धमनी की ऐंठन, कोरोनरी दिल का आवेश, रक्ताल्पता, एरहैथमियास, उच्च रक्तचाप, या हाइपोटेंशन.
- प्रकार 3 - पूर्णहृद्रोध सहित अचानक कार्डियक अप्रत्याशित मृत्यु, अक्सर रोधगलन स्थानिक अरक्तता के विचारोत्तेजक लक्षण के साथ होता है, संभाव्यतः नई एसटी ऊंचाई द्वारा होता है, या नए LBBB, या एक कोरोनरी धमनी में ताजा थ्रोम्बस के सबूत एंजियोग्राफी द्वारा होता है और / या में शव परीक्षा के साथ के साथ होता है, लेकिन मृत्यु से पहले रक्त नमूने को लिया जा सकता है या रक्त में कार्डिक बायोमार्कर से पहले लिया जा सकता है.
- प्रकार 4 - कोरोनरी एंजियोप्लास्टी या स्टेंट्स के साथ जुड़ा हुआ है:
- प्रकार 4a - PCI के साथ रोधगलन जुड़ा हुआ
- प्रकार 4b - स्टेंट घनास्त्रता के साथ रोधगलन जुड़ा हुआ चूंकि एंजियोग्राफी या शव परीक्षा द्वारा प्रलेखित है.
- प्रकार 5 - CABG के साथ रोधगलन जुड़ा हुआ
चिन्ह और लक्षण
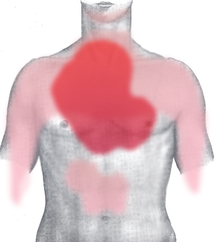

रोधगलन (एमआई) में लक्षणों की शुरुआत आमतौर पर कई मिनटों तक धीरे-धीरे होती है और शायद ही कभी अचानक होती है.[10] तीव्र रोधगलन के लक्षणों में सीने में दर्द होना सामान्य है और अक्सर पकड़न, दबाव, या निचोड़ की सनसनी महसूस होती है. दिल पेशी के स्थानिक अरक्तता (रक्त की कमी और फिर ऑक्सीजन की कमी) के कारण छाती में दर्द को एनजाइना पेक्टोरिस कहा जाता है. आमतौर पर बांए बांह में सबसे अधिक दर्द होता है, लेकिन दर्द निचले जबड़े, गर्दन, दांए बांह,[not in citation given] पीठ और अधिजठर, जहां यह दिल के जलने का कार्य कर सकता है, में फैल सकता है. लेवाइन साइन, जिसमें रोगी को उरफलक में मोड़न के द्वारा छाती में दर्द महसूस करता है, जिसे आम तौर पर कार्डियक छाती दर्द का भावी सूचक माना जाता है, हालांकि एक संभावित अवलोकन अध्ययन से पता चला कि इसका एक कमजोर सकारात्मक भावी सूचक मूल्य था.[11]
सांस की तकलीफ (डिस्पेनिया) तब होती है जब हृदय क्षति बांए वेंट्रिकल की उत्पादन, को सीमित कर देता है, जिसके कारण बांए वेंट्रिकुलर असफलता और फेफड़े शोफ होता है. अन्य लक्षणों में डायफोरेसिस (अत्यधिक रूप से पसीना,)[1] कमजोरी, हल्की सिर दर्द, मिचली, उल्टी और घबराहट, शामिल हैं ये लक्षण सहानुभूति तंत्रिका तंत्र से केटेकोलामाइन्स की भारी संभावना द्वारा प्रेरित होता है[12] जो कि दर्द और हिमोडायनामिक असामान्ताएं के प्रतिक्रिया स्वरूप होता है जो कि कार्डियक के कार्य न करने के परिणामस्वरूप होता है. चेतना का घाटा (हृदयजनित सदमे के कारण अपर्याप्त मस्तिष्क छिड़काव) और अचानक मौत (अक्सर वेंट्रिकुलर फिब्रिलेशन विकास की वजह से) रोधगलन में पाए जा सकते हैं. [उद्धरण चाहिए]
महिलाओं और वयस्क रोगियों समकक्षों के विचित्र रिपोर्ट उनमें पुरुष और युवाओं की तुलना में अधिक लक्षण पाए जाते हैं.[13] पुरूषों की तुलना में महिलाओं में लक्षण की रिपोर्ट अधिक होती है (औसत 2.6 बनाम पुरुषों के लक्षण 1.8).[13] महिलाओं में एमआई का सबसे आम लक्षणों में से डिस्पनिया (सांस की कमी), कमजोरी और थकान शामिल है. थकान, नींद गड़बड़ी और डिस्पनिया को अक्सर होने वाले लक्षणों में पाया जाता है जो कि वास्तविक चिकित्सकीय प्रकट इस्कीमिक घटना से पहले एक महीने के लंबे समय तक हो सकता है. पुरूषों की तुलना में महिलाओं में सीने में दर्द से कोरोनरी इशेमिया के होने की संभावना कम होती है.[14]
रोधगलन का लगभग एक चौथाई शांत होते हैं, बिना किसी छाती दर्द या अन्य लक्षणों के.[15] ऐसे मामलों को बाद में इलेक्ट्रोकार्डियोग्राम से पता लगाया जा सकता है, इसमें रक्त एंजाइम परीक्षण या संबंधित शिकायतों के पूर्व इतिहास के बगैर शव परीक्षा का इस्तेमाल किया जाता है. वृद्ध लोगों, मधुमेह मेलिटस के रोगियों में यह शांत लक्षण अधिक आम है[16] और संभवतः दिल प्रत्यारोपण के बाद, क्योंकि प्राप्तकर्ता की तंत्रिका प्रणाली दाता दिल में पूर्ण रूप से शक्ति उत्पन्न करने में असक्षम होता है.[17] मधुमेह रोगियों में, शुरूआती दर्द में अंतर, ऑटोनोमिक न्यूरोपथी और मनोवैज्ञानिक कारकों में लक्षणों की कमी के लिए संभावित स्पष्टीकरण के रूप में उद्धृत किया गया है.[16]
दिल में रक्तप्रवाह अचानक रुकावट के साथ संगत लक्षण के किसी भी समूह को तीव्र सिंड्रोम कोरोनरी कहा जाता है.[18]
विभेदक निदान में छाती दर्द के अन्य आपत्तिजनक कारण शामिल है जैसे फुफ्फुसीय अन्त: शल्यता, महाधमनी विच्छेदन, पेरीकार्डियल बहाव के कारण हृदय टेम्पोनेड, तनाव वातिलवक्ष और एसोफेडिएल टूटन. अन्य गैर आपत्तिजनक भिन्नता में गैस्ट्रोएसोफोजिएल भाटा और टिएट्जे सिंड्रोम शामिल हैं.[19]
कारण
तीव्र प्रयोग के साथ जुड़ने में दिल का दौरा का दर उच्च होता है, यह मानसिक तनाव या शारीरिक परिश्रम होता है, खासकर व्यक्ति के सामान्य परिश्रम की तुलना में यदि परिश्रम तीव्र हो तो.[20] मात्रात्मक, अत्यधिक परिश्रम की अवधि और अंततः स्वास्थ्य लाभ लगभग 6 गुना उच्च दर के रोधगलन के साथ (फ्रेम समय के साथ अन्य की तुलना में अधिक आराम) शारीरिक रूप से फिट लोगों के साथ जुड़ जाता है.[20] शारीरिक रूप से ग्रस्त लोगों के लिए दर अंतर 35 गुना अधिक होता है.[20] इस घटना के लिए वृद्धि हुई एक तंत्र धमनी नाड़ी दबाव खींच को देखा गया है और प्रत्येक दिल की धड़कन के साथ धमनियों का विश्राम जिसे इंट्रावैस्कुलर अल्ट्रासाउंड के साथ देखा जाता है, अथेरोमा और पट्टिका टूटन की संभावना पर "कतरनी तनाव" की यांत्रिक वृद्धि होती है.[20]
निमोनिया जैसे तीव्र गंभीर संक्रमण रोधगलन को बढ़ा सकते हैं. चेलेमीडोफिला निमोनिया संक्रमण और अथेरोस्लेरोसिस के बीच एक अधिक विवादास्पद कड़ी है.[21] जबकि इसे इंट्रासेलुलर जीव अथेरोस्लेरोसिस सजीले टुकड़े में प्रदर्शन किया गया है, सबूत अनिर्णायक है चूंकि इसे कारण कारक के रूप में माना जा सकता है.[21] एंटीबायोटिक दवाओं के साथ रोगियों में उपचार के दौरान पाया गया है कि अथेरोस्लेरोसिस दिल के दौरो या अन्य कोरोनरी संवहनी हमलों के जोखिम को कम नहीं करता है.[22]
सुबह के समय में दिल के दौरे के मामलों में वृद्धि हुई है, विशेष रूप से लगभग 9 बजे.[23][24][25] कुछ जांचकर्ताओं ने ध्यान दिया है कि सर्काइडियन माप के अनुसार प्लेटलेट्स को और अधिक बढ़ाने की क्षमता है, हालांकि उन्हें करणीय साबित नहीं किया गया है.[26]
जोखिम कारक
अथेरोस्लेरोसिस के लिए जोखिम कारक रोधगलन के लिए आम कारक हैं: [उद्धरण चाहिए]
- मधुमेह (इंसुलिन प्रतिरोध के साथ या बिना) - स्थानिक अरक्तता संबंधी हृदय रोग के लिए सबसे महत्वपूर्ण जोखिम कारक (IHD).
- तम्बाकू धूम्रपान
- हाइपरकोलेस्टेरोलेमिया (अधिक संगत हाइपरलिपोप्रोटेनेमिया विशेष रूप से उच्च कम घनत्व लेपोप्रोटीन और कम उच्च घनत्व लेपोप्रोटीन)
- न्यून एचडीएल
- उच्च ट्राइग्लिसराइड्स
- उच्च रक्त-चाप
- स्थानिक अरक्तता हृदय रोग के परिवारिक इतिहास (IHD)
- मोटापा[27] (पारिभाषित बॉडी मास इंडेक्स के 30 kg/m² से अधिक या या वैकल्पिक रूप से या कमर परिधि द्वारा या हिप अनुपात परिधि).
- उम्र: 45 वर्ष की उम्र में पुरुष स्वतंत्र रूप से जोखिम कारक को अधिग्रहण करते हैं, जबकि महिला 55 वर्ष में स्वतंत्र रूप से जोखिम कारक को अधिग्रहित करती है, इसके अलावा अन्य व्यक्ति स्वतंत्र जोखिम कारक को हासिल करते है यदि उनके पास प्रथम डिग्री पुरुष रिश्तेदार (भाई, पिता) होते हैं जो 55 की उम्र से पहले कोरोनरी वैस्कुलर से पीड़ित होते हैं. एक अन्य स्वतंत्र जोखिम कारक को अधिग्रहित किया जाता है अगर उनके पास प्रथम डिग्री महिला रिश्तेदार (मां, बहन) होती हैं जो 65 या छोटी उम्र में एक कोरोनरी संवहनी घटना का सामना करना पड़ा हो.
- हाइपरहोमोसिस्टेनमिया (उच्च होमोसिस्टेन, एक जहरीले रक्त एमिनो एसिड जो कि विटामिन बी2, बी6, बी12 के सेवन करने और फोलिक एसिड अपर्याप्त हो)
- तनाव (उच्च तनाव सूचकांक के साथ व्यवसाय को अथेरोस्लेरोसिस के लिए संवेदनशीलता होने के लिए जाना जाता है)
- शराब अध्ययनों से पता चलता है कि लम्बे समय से शराब की उच्च मात्रा दिल के दौरे के जोखिम को बढ़ा सकता है.
- महिलाओं की तुलना में पुरुषों में इसका खतरे ज्यादा होता है.[20]
इन जोखिम कारकों में से कई परिवर्तनीय है, इसीलिए कई दिल के दौरे को एक स्वस्थ जीवन शैली बनाए रखने के द्वारा रोका जा सकता है. उदाहरण के लिए, शारीरिक गतिविधि, न्यून जोखिम प्रोफ़ाइल के साथ जुड़ा है.[28] गैर परिवर्तनीय जोखिम कारकों में आयु, लिंग और परिवार में समय से पहले दिल के दौरे होने वाले इतिहास (60 की उम्र से पहले), जिसे आनुवंशिक प्रवृति के रूप में परिलक्षित किया जाता है, शामिल हैं.[20]
सामाजिक आर्थिक कारक जैसे कम शिक्षा और कम आय (विशेष कर महिलाओं में) और अविवाहित सहवास एमआई की जोखिम के लिए योगदान दे सकता है.[29] महामारी विज्ञान के अध्ययन के परिणामों को समझने के लिए यह नोट करना महत्वपूर्ण है कि कई एमआई के साथ जुड़े कई कारकों अन्य कारकों के माध्यम से इसके जोखिम को बढ़ाते हैं. उदाहरण के लिए, शिक्षा का प्रभाव इसके आय और वैवाहिक स्थिति पर आंशिक रूप से आधारित होती है.[29]
वे महिलाएं जो की संयुक्त मौखिक गर्भनिरोधक गोली का उपयोग करती हैं, उनमें रोधगलन का जोखिम बढ़ जाता है, विशेष कर जिनमें अन्य जोखिम कारक वर्तमान होते हैं जैसे धूम्रपान.[30]
सूजन को अथेरोस्लेरोटिक पट्टिका गठन प्रक्रिया में महत्वपूर्ण कदम के रूप ज्ञात किया जाता है.[31] सी-प्रतिक्रियाशील प्रोटीन (CRP) एक संवेदनशील होता है लेकिन सूजन के लिए गैर विशिष्ट मार्कर होता है. उच्च सीआरपी रक्त स्तर, विशेष रूप से संवेदनशील परीक्षा के साथ मापा गया, एमआई के जोखिम को पहचान सकता है, साथ ही साथ दौरे और मधुमेह के विकास के जोखिम की भविष्यवाणी कर सकते हैं.[31] इसके अलावा, एमआई के लिए कुछ दवाएं CRP स्तरों कम करते हैं.[31] सामान्य आबादी एक साधन के रूप में स्क्रीनिंग सीआरपी जांच संवेदनशीलता उच्च उपयोग के विरुद्ध सलाह दी है, लेकिन यह विवेक चिकित्सक पर इस्तेमाल किया जा सकता है वैकल्पिक रूप से, रोगियों में रोग जो धमनी कोरोनरी पहले से ही मौजूद अन्य जोखिम वाले कारकों के साथ या जाना जाता है.[32] चाहे सीआरपी नाटकों की प्रत्यक्ष भूमिका में अथेरोस्लेरोसिस एक अनिश्चित बनी हुई हो.[31]
कालावधि रोग में सूजन होने से हो सकता है वह कोरोनरी हृदय रोग से जुड़ सकता है और क्योंकि पिरियडोनटिटिस आम बात है, यह सार्वजनिक स्वास्थ्य होने के लिए महान हो सकता था.[33] सीरम विज्ञानी विषयों के अध्ययन में एंटीबॉडी स्तर के विरुद्ध ठेठ पिरियडोनटिटिस के कारण होने वाले बैक्टीरिया में पाया गया, वैसे एंटीबॉडी कोरोनरी हृदय रोग के साथ अधिक मौजूद होते है.[34] एरिओदोन्तितिस साइटोकिन्स आदत है और, फाइब्रिनोजेन सीआरपी को रक्त वृद्धि के स्तर के,[35] इस प्रकार, पेरिओदोन्तितिस कारकों के माध्यम से अन्य जोखिम जोखिम पर एमआई प्रभाव हो सकता है इसकी मध्यस्थता.[36] पूर्वनैदानिक शोध बताते हैं कि पिरियडोनटल बैक्टीरिया प्लेटलेट्स के एकत्रीकरण को बढ़ावा दे सकते हैं और फोम सेल के गठन को और बढ़ावा देते हैं.[37][38] विशिष्ट पिरियडोनटल बैक्टीरिया की एक भूमिका के लिए सुझाव दिया गया है लेकिन इसे स्थापित किया गया.[39] तीव्र रोधगलन दौरे को इन्फ्लूएंजा ट्रिगर कर सकता, इसके प्रमाण उपलब्ध हैं.[40]
गंजापन, बालों के सफेद होने, एक विकर्ण इयरलोब क्रीज (फ्रैंक संकेत[41]) और संभवतः अन्य त्वचा सुविधाओं को एमआई के लिए स्वतंत्र जोखिम कारक के रूप में सुझाव दिया गया है[42]उनकी भूमिका विवादास्पद रहती है, इन चिन्हों के आम भाजक एमआई के जोखिम अपेक्षित है, संभवतः आनुवंशिक है.[43]
कैल्शियम जमा गठन अथेरोस्लेरोटिक पट्टिका का एक और हिस्सा है. कोरोनरी धमनियों में कैल्शियम जमा सीटी स्कैन के साथ पता लगाया जा सकता. कई अध्ययनों से पता चला है कि कोरोनरी कैल्शियम कारकों के जोखिम शास्त्रीय से परे जानकारी प्रदान कर सकते हैं.[44][45][46]
कार्डियोलॉजी की यूरोपीय समाज और कार्डियोवास्कुलर रोकथाम और पुनर्वास के लिए यूरोपीय संघ ने भविष्यवाणी के लिए एक इंटरैक्टिव उपकरण विकसित किया है और यूरोप में दिल के दौरे के खतरे और स्ट्रोक का प्रबंध किया है. हार्टस्कोर व्यक्ति हृदय जोखिम में कमी के अनुकूलन में चिकित्सकों का समर्थन करने के उद्देश्य से है. हार्टस्कोर कार्यक्रम संस्करण 12 भाषाओं मे उपलब्ध है और वेब आधारित या पीसी संस्करण प्रदान करते है.[47]
पैथोफिज़ियोलॉजी (रोग के कारण पैदा हुए क्रियात्मक परिवर्तन)
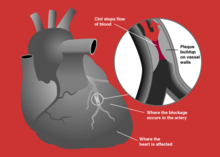

तीव्र रोधगलन, तीव्र कोरोनरी सिंड्रोम के उप-प्रकार को संदर्भित करता है, जिसका नाम गैर एसटी उच्च रोधगलन और एसटी उच्च रोधगलन है, जो कि कोरोनरी धमनी रोग का एक अभिव्यक्ति है और सबसे अधिक होने वाला है (लेकिन हमेशा नहीं).[8] सबसे आम ट्रिगर घटना धमनी की आड़ में जिसके परिणामस्वरूप कुल कभी कभी व्यवधान का एक अथेरोस्लेरोटिक कोरोनरी एपिकार्डियल पट्टिका में एक धमनी, झरना एक थक्के को जो जाता है.[48][49] धमनियों की दीवार (इस मामले में, कोरोनरी धमनी) में प्लाक्स में अथेरोस्लेरोसिस कोलेस्ट्रॉल और रेशेदार ऊतकों के क्रमिक विकास है, आमतौर पर दशकों से अधिक.[50] रक्त प्रवाह स्तंभ अनियमितताएं एंजियोग्राफी पर दिखाई देती हैं जो कि एक संकुचित धमनी लुमेन को प्रतिबिम्बित करती है और अथेरोस्लेरोसिस अग्रिम के रूप में दशकों का परिणाम होती है.[51] प्लाक्स, अस्थिर, विदीर्ण हो सकती है और इसके अलावा एक थक्का (रक्त थक्का) को बढ़ावा देती है जो कि धमनी को घेर लेती है; यह एक मिनट में हो सकता है. जब एक काफी गंभीर पट्टिका विदीर्ण वैस्कुलेटर कोरोनरी में होता है, यह रोधगलन (मायोकार्डियम सुराग के नीचे की और परिगलन) की ओर अग्रसर होती है.[48][49]
अगर अशुद्ध रक्त दिल में बहुत देर तक रहा तो यह अरक्तता संबंधी प्रपात जैसे प्रक्रिया की ओर अग्रसर करती है; कोरोनरी धमनी के क्षेत्र में ह्रदय कोशिकाएं मरने लगेगी (मुख्यतः परिगलन के माध्यम से) और फिर कभी भी इसका विकास नहीं होगा. इनके स्थान पर एक कोलेजन निशान का निर्माण होता है. हाल के अध्ययनों से संकेत मिलता है कि कोशिकाओं के और एक निर्माण की मृत्यु को अपोपटोसिस कहा जाता है जो कि ऊतकों को नुकसान पहुंचाने की प्रक्रिया में भी भूमिका निभाती है और अंततः रोधगलन की ओर अग्रसर होती है.[52] परिणामस्वरूप रोगी का हृदय स्थायी रूप से क्षतिग्रस्त हो जाएगा. इस मायोकार्डियल निशानी भी रोगी को अर्हेथमियास की संभावित जीवन धमकी देता है और परिणामस्वरूप वेंट्रिकुलर धमनीविस्फार का गठन कर सकता है जो कि भयावह स्थिति के साथ विदीर्ण कर सकता है.
घायल हृदय के ऊतक सामान्य हृदय के ऊतकों की तुलना में धीरे धीरे बिजली आवेगों का निर्माण करता है. घायल ऊतक और अच्छे ऊतकों के बीच प्रवाहकत्त्व वेग में अंतर पुनः प्रवेश को बढ़ावा दे सकते हैं या एक परिणाम जिसे कई लेथल अर्हेथमियास का कारण माना जाता है, का विकास कर सकता है. इन अर्हेथमियास का सबसे गंभीर वेंटीकुलर फाइब्रीलेशन (V-Fib/VF), है, एक बहुत तेज और अराजक ह्रदय ताल है जो कि अचानक ह्रदय मृत्यु का मुख्य कारण होता है. अतालता का एक और खतरा वेंटीकुलर टेकीकार्डिया (V-Tach/VT) है, जिससे अचानक हृदय मृत्यु का कारण हो सकता है और नहीं भी हो सकता है. हालांकि, वेंटीकुलर टेकीकार्डिया का परिणाम आम तौर पर दिल का दर तेज होता है जो कि ह्रदय को प्रभावी रूप से रक्त को पंप करने से रोकता है. इसके चलते कार्डियक आउटपुट और रक्तचाप खतरनाक स्तर में आ सकता है, जो कि आगे कोरोनरी इस्केमिया और रोधगलितांश का विस्तार हो सकता है.
कार्डियक डेफीरिलेटर एक ऐसा उपकरण है जिसका विशिष्ट तौर पर संभावित घातक को समाप्त करने के लिए डिजाइन किया गया है. इस उपकरण का इस्तेमाल रोगी को बिजली का झटका दिल के पेशी के महत्वपूर्ण समूह को हिलाने के क्रम किया जाता है जिससे दिल को रिबूट किया जाता है. यह चिकित्सा समय पर निर्भर होता है और कार्डियोपल्मोनरी अरेस्ट की शुरुआत के बाद तेजी से सफल डेफीब्रिलेशन गिरावट का अंतर होता है.
रोग-निदान
रोधगलन का निदान रोगी के शिकायतों और शारीरिक स्थिति का आकलन करने के बाद किया जा सकता है. ईसीजी परिवर्तन, कोरोनरी एंजियोग्राम और मार्कर के स्तर के हृदय के निदान में मदद करने के लिए की पुष्टि करें. ईसीजी सुराग देता है मूल्यवान को क्षति के दौरे साइट की पहचान करते हुए कोरोनरी एंजियोग्राम जहाजों दिल या अवरोधों में संकुचन की अनुमति देता है.[53] शव परीक्षण में, एक रोगविज्ञानी अनाटोमोपैथोलॉजिकल निष्कर्ष के आधार पर निदान कर सकते हैं.
एक चेस्ट रेडियोग्राफ़ और नियमित रक्त परीक्षण जटिलताओं या शीघ्र कारणों का संकेत कर सकते हैं और आपात स्थिति की संभावना को दर्शाते हैं. नई क्षेत्रीय दीवार प्रस्ताव असामान्यताओं पर एक इकोकार्डियोग्राम भी रोधगलन के लिए विचारोत्तेजक होता है. इको हृदय रोग विशेषज्ञ कॉल के द्वारा मामलों को गोलमोल किया जा सकता है.[54] स्थिर रोगियों में जिनके लक्षण समय की ऊचाई, टेक्निटियम (99mTc) सेसटामिबी (i.e.एक "MIBI स्कैन") के द्वारा हल किया जाता है या थेलियम-201 क्लोराइड का इस्तेमाल न्यूक्लियर दवा के रूप में शारीरिक या फार्मोकोलॉजिक तनाव के साथ रक्त के कम प्रवाह वाले क्षेत्रों को देखा जा सकता है.[54][55] थेलियम का इस्तेमाल ऊतक के व्यवहार्यता का निर्धारण करने, गैर कार्यात्मक मायोकार्डियम के वास्तव में मरा है कि नहीं, इसकी जांच करने के लिए किया जा सकता है या शीत निष्क्रियता अवस्था के केवल जांच करने या भौचक्का होने की जांच करता है.[56]
डब्ल्यूएचओ मापदंड[57] 1979 में तैयार किया गया है जिसका इस्तेमाल एमआई का निदान के लिए किया जाता है; एक रोगी का इलाज रोधगलन के साथ किया जाता है निम्नलिखित मापदंड यदि दो (संभावित) या तीन (निश्चित) को संतुष्ट करती है:
- इस्कीमिक प्रकार के सीने में 20 मिनट से अधिक समय तक दर्द का नैदानिक इतिहास हो
- सीरियल ईसीजी ट्रेसिंग में परिवर्तन
- क्रिएटिन किनेस-एमबी अंश और ट्रोपोनिन जैसे सेरियम कार्डियक बायोमार्कर का ऊंचाव और गिरावट
डब्ल्यूएचओ मापदंड को 2000 में परिष्कृत किया गया था ताकि कार्डियक बायोमार्कर को प्रमुखता दिया जा सके.[58] नए दिशा निर्देशों के अनुसार एक कार्डियक ट्रोपोनिन या तो विशिष्ट लक्षण, पेथोलॉजिकल क्यू तरंगों, एसटी एलिवेशन या अवसाद या कोरोनरी हस्तक्षेप आदि एमआई के निदान हैं.
बचाव
रोधगलन आवर्तक जोखिम के एक जीवन शैली में परिवर्तन के साथ कड़ाई से कम हो जाती है रक्तचाप और प्रबंधन, मुख्यतः सेवन धूम्रपान बंद करने, नियमित व्यायाम के रोगियों के साथ दिल के लिए आहार समझदार, एक रोग है, शराब की और सीमा.
रोगियों एमआई हैं पद आमतौर पर शुरू किया पर कई दीर्घकालिक दवाओं) CVA दुर्घटना (सरेब्रोवास्कुला या कंजेस्टीव दिल विफलता, इन्फ़र्क्तिओन्स, के उद्देश्य से रोकने माध्यमिक हृदय की घटनाओं जैसे आगे म्योकर्दिअल. कंटेनडिकेटेड, ऐसी दवाओं सकता है: जब तक शामिल हैं[59][60]
- प्रमाण हृदधमनी हृदय रोग को कम करने के उपाय के रूप में संतृप्त वसा के बजाय बहुअसंतृप्त वसा के सेवन का समर्थन करता है.[61]
- अन्तिप्लातेलेट या क्लोपिदोग्रेल / और ड्रग थेरेपी जैसे एस्पिरिन रोधगलन दौरे आवर्तक चाहिए और पट्टिका का टूटना जा रही करने के लिए कम जोखिम. एस्पिरिन पहली लाइन है, इसकी कम लागत और तुलनीय प्रभावकारिता के लिए एस्पिरिन की असहिष्णु रोगियों के लिए आरक्षित क्लोपिदोग्रेल साथ, कारण. और एस्पिरिन क्लोपिदोग्रेल संयोजन की घटनाओं सकता है हृदय के जोखिम को कम करने और आगे है, लेकिन जोखिम का नकसीर. बढ़ जाती है[62]
- बीटा या कार्वेदिलोल मेतोप्रोलोल के रूप में अवरोधक चिकित्सा जैसे. चाहिए शुरू हो[63] इन. इस्चेमिया है उच्च किया गया है विशेष रूप से लाभप्रद में हृदय को जारी रखने या / जोखिम रोगियों जैसे उन लोगों के साथ छोड़ दिया वेंट्रिकुलर में शिथिलता और[64] β-ब्लॉकर्स कमी मृत्यु दर और रुग्णता. उन्होंने यह भी NSTEMI में हृदय इस्चेमिया के लक्षणों में सुधार होगा.
- ऐस अवरोध करनेवाला चिकित्सा रोगियों-स्थिर के बाद एमआई में हेमोद्य्नामिकाल्ली घंटे किया जाना चाहिए शुरू 24-48 के सबूत छोड़ दिया है / या (के रूप में infarct, विशेष रूप से मरीजों के साथ एक इतिहास, मधुमेह एमआई का हो सकता, पूर्वकाल, उच्च रक्तचाप स्थान का मूल्यांकन द्वारा ईसीजी,) और वेंट्रिकुलर में शिथिलता. ऐस इन्हिबितोर्स मृत्यु दर को कम करने, दिल की विफलता के विकास और एमआई कमी वेंट्रिकुलर रेमोदेलिंग के बाद.[65]
- सतातीं चिकित्सा एमआई के बाद किया है दिखाया गया रुग्णता कम करने के लिए मृत्यु दर और.[66][67] स्टेटीन्स का प्रभाव उनके एलडीएल कम करने के प्रभाव से भी अधिक हो सकता है. आम सहमति है कि स्तातिंस लिपिड्स है पट्टिका स्थिरीकरण और कई अन्य ("प्लेइओत्रोपिक") प्रभाव रक्त पर उनके प्रभाव के अलावा रोधगलन रोकने कि हो सकता है.[68]
- एल्डोस्टेरोन प्रतिपक्षी एजेंट एप्लेरेनोने ऊपर मानक उपचार किया गया है के साथ संयोजन के रूप में वेंट्रिकुलर रोग, जब इस्तेमाल किया छोड़ दिया मौत हृदय दिखाया को और अधिक जोखिम को कम करने के बाद और विफलता दिल से एमआई में रोगियों.[69] श्र्पिरोनोलक्तोने लागत है एक और विकल्प है कि वजह से है एप्लेरेनोने के लिए कभी कभी बेहतर है.
- ओमेगा -3 फैटी एसिड है, आमतौर पर मछली में पाया, एमआई के बाद किया है मृत्यु दर को कम करने के लिए दिखाया गया.[70] जबकि व्यवस्था है जिसके द्वारा इन फैटी एसिड में कमी मृत्यु अज्ञात है, यह माना गया है कि उत्तरजीविता लाभ फ़िब्रिल्लतिओन निलय में से एक है के कारण रोकथाम और बिजली के स्थिरीकरण.[71] तथापि, जोखिम सबसेट-आगे के अध्ययन में एक उच्च 3 फैटी एसिड स्पष्ट कमी में नहीं दिखाया ओमेगा संभावित घातक वजह से.[72][73]
रक्तदान हृदय रोग के जोखिम को पुरुषों में कम कर सकता है,[74] लेकिन यह संबंध दृढ़ता से स्थापित नहीं किया गया है.
एक कोच्राने समीक्षा में पाया गया कि दिल का दौरा देने हेपरिन रूपों और कुछ एनजाइना के लिए लोगों को जो की तरह अस्थिर शर्तें हैं दिल का दौरा एक और दिल होने की कम जोखिम. हालांकि, हेपरिन भी खून बह रहा से थोड़ी सी पीड़ा की संभावना बढ़ जाती है.[75]
प्रबंधन
एक एमआई ध्यान है एक चिकित्सा आपात चिकित्सा की आवश्यकता है जो तत्काल. इलाज 'के प्रयास के रूप में ज्यादा मायोकार्डियम निस्तारण करने के लिए संभव है और मांसपेशियों को रोकने के लिए आगे की जटिलताओं, इस प्रकार वाक्यांश समय है. "[76] ऑक्सीजन, एस्पिरिन, और नाइट्रोग्लिसरीन दिलाई जा सकती है. अफ़ीम प्रभावी नहीं था प्रतिष्ठित किया गया नाइट्रोग्लिसरीन अगर, लेकिन, यह NSTEMI की स्थापना मृत्यु दर में वृद्धि हो सकती है.[77] समीक्षा 2010 की उच्च रोधगलन दौरे प्रवाह में ऑक्सीजन और एक 2009 आकार इन्फर्क्ट पाया वृद्धि हुई मृत्यु दर और उपयोग में बुला अपनी दिनचर्या के बारे में सवाल सिफारिश.[78][79] एर्कुतनेऔस कोरोनरी) हस्तक्षेप (पीसीआई या फिब्रिनोल्य्सिस STEMI एक साथ उन लोगों में हैं सिफारिश की है.
जटिलताएं
जटिलताओं या चरण सकते तीव्र होते तुरंत बाद में दिल का दौरा, आवश्यकता हो सकती है समय के लिए विकसित एक पुरानी समस्या है. तीव्र जटिलताओं दिल विफलता भी शामिल है अगर क्षतिग्रस्त दिल नहीं रह गया है पर्याप्त रूप से शरीर के चारों ओर रक्त पंप करने में सक्षम हो सकती हैं धमनीविस्फार या मायोकार्डियम का टूटना, मित्राल रेगुर्गिततिओन, खासकर अगर रोधगलन इल्लों से भरा हुआ मांसपेशियों के रोग का कारण बनता है और वेंट्रिकुलर फ़िब्रिल्लतिओन जैसे, वेंट्रिकुलर ताच्य्कार्डिया, अत्रिअल फ़िब्रिल्लतिओन और दिल ब्लॉक. दीर्घकालिक जटिलताओं दिल विफलता, अत्रिअल फ़िब्रिल्लतिओन और एक दूसरे रोधगलन की वृद्धि की जोखिम शामिल हैं.
रोग का पूर्वानुमान
रोग का निदान पद रोधगलन बहुत भिन्न होता है, एक व्यक्ति के स्वास्थ्य, दिल की क्षति और उपचार दिया की सीमा पर निर्भर करता है. 2005 के लिए अवधि - संयुक्त राज्य अमेरिका में 2008 में मृत्यु दर पर 30 दिनों के औसत% के साथ एक 16.6% थी 10.9 से लेकर 24.9% करने के लिए अस्पताल के आधार पर.[80] कमरे आपात स्थिति में उपयोग चर उपलब्ध है, परिणाम प्रतिकूल उच्च जोखिम की एक लोगों के साथ की पहचान की जा सकती है. एक अध्ययन में पाया कि कम जोखिम वाले प्रोफाइल के साथ एक 0.4% के रोगियों दिन से 90 मर गया के बाद, जबकि लोगों में उच्च जोखिम यह 21.1% थी.[81]
अधिक से कुछ में शामिल हैं रेप्रोदुसद जोखिम स्त्रतिफ्यिंग कारकों: उम्र, सीरम क्रेअतिनिने पर मधुमेह, प्रवेश, सिस्टोलिक, या दबाव रक्त किल्लिप वर्ग के दो या अधिक से अधिक खंड विचलन-), अनुसूचित जनजाति, हेमोद्य्नामिक मानकों (जैसे दिल विफलता, कार्डियक गिरफ्तारी, संवहनी परिधीय रोग और मार्करों हृदय की ऊंचाई.[81][82][83] अंश इंजेक्शन आकलन की बाईं वेंट्रिकुलर शक्ति भविष्य कहनेवाला सकते हैं वृद्धि.[84] क्यू तरंगों के शकुन महत्व. है बहस[85] रोग का निदान हो जाता है या टूटना काफी दौरे मुक्त पेशी इल्लों से भरा हुआ बदतर अगर एक यांत्रिक जटिलता जैसे दीवार.[86] रोधगलन रुग्णता और मृत्यु दर से उपचार करने के लिए बेहतर है कारण साल के सुधार पर.[87]
महामारी-विज्ञान
रोधगलन, इस्कीमिक हृदय रोग की एक आम प्रस्तुति है. 2002 में WHO ने अनुमानित किया, कि दुनिया भर में होने वाली मौतों में से 12.6 प्रतिशत इस्कीमिक हृदय रोग से होती थी[4] जिसमें विकसित देशों में यह मौत का अग्रणी कारण था और विकासशील देशों में एड्स और निम्न श्वसन संक्रमण के बाद तीसरे स्थान पर आता था.[88] प्रति वर्ष दुनिया भर में 3 मिलियन से भी अधिक लोग STEMIs और 4 मिलियन लोग NSTEMIs से ग्रसित होते हैं.[89]
कोरोनरी हृदय रोग संयुक्त राज्य अमेरिका में होने वाली प्रत्येक 5 मौतों में से 1 के लिए जिम्मेदार होती है. यह विकासशील देशों जैसे भारत में अधिक आम होता जा रहा है, जहां हृदय रोग (सीवीडी) मौत का प्रमुख कारण है.[90] भारत में 2007 में होने वाली सभी मौतों में सीवीडी के कारण होने वाली मौतों की संख्या 32% थी और यह इसके बढ़कर 1999 में 1.17 मिलियन और 2000 में 1.59 मिलियन से 2010 में 2.03 मिलियन होने की उम्मीद है.[91] हालांकि, यह भारत में अपेक्षाकृत एक नई महामारी है, यह जल्द ही लोगों में एक प्रमुख स्वास्थ्य मुद्दा बन गया जिसमें सीवीडी से होने वाली मृत्यु की संख्या 1985-2015 में दुगनी हो जाने का अनुमान है.[92][93] सीवीडी के कारण होने वाली मृत्यु की दर राज्यों के अनुसार व्यापक रूप से भिन्न होती है, जो मेघालय में 10% से लेकर पंजाब में 49% (सभी मौतों का प्रतिशत) तक है. पंजाब (49%), गोवा (42%), तमिलनाडु (36%) तथा आन्ध्र प्रदेश (31%) में उच्चतम सीवीडी संबंधित मृत्युदर अनुमानित है.[94] राज्यवार मतभेदों को राज्यों में विशिष्ट आहार जोखिम वाले कारकों की संभवता के साथ सहसंबद्ध किया जाता है. भारत में हलके-पुलके शारीरिक व्यायाम को सीवीडी की घटना में कमी में के साथ जोड़ा जाता है (जो व्यायाम करते हैं वे व्यायाम ना करने वालों की तुलना में कम जोखिम उठाते हैं).[92]
कानूनी निहितार्थ
लोक-विधि में रोधगलन आम तौर पर एक बीमारी है, लेकिन कभी कभी एक चोट भी हो सकती है. इसका प्रभाव गैर-त्रुटी बीमा योजनाओं पर पड़ता है जैसे कि कार्यकर्ता मुआवजा. दिल का दौरा आम तौर पर इसमें समाविष्ट नहीं होता है,[95] तथापि, यह कार्य-संबंधित चोट हो सकती है, यदि यह उदाहरण के लिए, असामान्य भावनात्मक तनाव या असामान्य मानसिक तनाव से फलित होता है.[96] इसके अतिरिक्त, कुछ न्याय-क्षेत्रों में, कुछ विशेष व्यवसायों में कार्यरत व्यक्ति जैसे की पुलिस अधिकारी को हुए दिल के दौरे को क़ानून या पॉलिसी द्वारा कर्तव्य को लाइन-ऑफ़-ड्यूटी के रूप में वर्गीकृत किया गया है. कुछ देशों या राज्यों में, जिस व्यक्ति को पहले रोधगलन हो चुका है, उसे ऐसी गतिविधि में भाग लेने से रोका जा सकता है जो अन्य लोगों का जीवन खतरे में दाल दे, उदाहरण के लिए कार चलाना या हवाई जहाज उड़ाना.[97]
अनुसंधान
जिन रोगियों का स्टेम सेल उपचार एक रोधगलन (एमआई) के बाद उनके खुद के अस्थि मज्जा से व्यूत्पन्न एक स्टेम सेल के कारोनरी धमनी इंजेक्शन के द्वारा किया जाता है उनमें बांए वेंटीक्रुलर इंजेक्शन फ्रैक्शन में सुधार और डाएसटोलिक मात्रा का अंत देखा जाता है जो प्लेसबो के साथ दिखाई नहीं देता. बड़ा प्रारंभिक इन्फर्क्ट आकार, अधिक से अधिक संचार को प्रभावित करता है. चिकित्सीय परीक्षण एमआई ऊंचाई करने के लिए एस टी के दृष्टिकोण के पूर्वज उपचार एक सेल जलसेक के रूप में. कार्यवाही कर रहे हैं[98]
वर्तमान में एमआई के इलाज के लिए 3 बायोमटीरियल और ऊतक इंजीनियरिंग दृष्टिकोण हैं, लेकिन ये अनुसंधान चिकित्सा के पहले चरण में हैं, इसलिए रोगियों पर आजमाए जाने से पहले कई सारे सवालों और मुद्दों को संबोधित किया जाना बाकि है. पहले में शामिल है दिल के दौरे की रोकथाम के लिए बहुलक बाईं वेंट्रिकुलर. दूसरा विट्रो इंजीनियर किया हुआ हृदय ऊतक का उपयोग करती हैं, जो बाद में विवो में प्रत्यारोपित किया जाता है. अंतिम दृष्टिकोण में शामिल है कोशिकाओं और/या एक पाड़ को मायोकार्डियम में डालना ताकि इन सीटू इंजीनियर किया हुआ हृदय ऊतक बनाया जा सके.[99]
सन्दर्भ
बाहरी कड़ियाँ
- अमेरिकन हार्ट एसोसिएशन हार्ट अटैक वेब साइट - दिल के दौरे को रोकने, पहचानने और इलाज के लिए सूचना और संसाधन.
- हार्ट अटैक - मेडलाइन प्लस के अवलोकन से संसाधन
साँचा:Hemodynamics